神奈川県保険医協会とは
開業医を中心とする保険医の生活と権利を守り、
国民の健康と医療の向上を目指す
TOP > 神奈川県保険医協会とは > 私たちの考え > 2020/12/21 政策部長談話 「逼迫する医療体制の支援・堅守へ 診療報酬の『単価補正』支払いと、保険者の尽力を求める」
2020/12/21 政策部長談話 「逼迫する医療体制の支援・堅守へ 診療報酬の『単価補正』支払いと、保険者の尽力を求める」
逼迫する医療体制の支援・堅守へ
診療報酬の「単価補正」支払いと、保険者の尽力を求める
神奈川県保険医協会
政策部長 桑島 政臣
診療報酬の活用で動きだした政府
新型コロナウィルスの感染拡大で、医療現場は逼迫している。コロナ患者対応の医療機関もそれ以外の医療機関も、医療体制の維持・確保が困難になりつつある。医療崩壊が起こりつつある。ヒトの移動・会食・集合などの制御による感染の鎮静化により、医療機能の麻痺が回避されることを祈るばかりだが、一方で当初からの感染回避の患者心理からの受診抑制で、医療機関は経営困難となり、通常医療の医療体制の維持、質の維持、医療の再生産が危うくなりつつある。
過日、中医協は、初診・再診料に1回5点、入院料に1日10点の加算を来年度半年間の実施を決めた。診療報酬による対応に軸足をおいた減収補填に一定の前進を見せたが、依然として不十分である。医療体制は皆保険、医療保険の支えがあってこそ守られる。われわれは、診療報酬の「単価補正」支払いの実現と、医療体制の維持・確保へ保険者の尽力を強く求める。
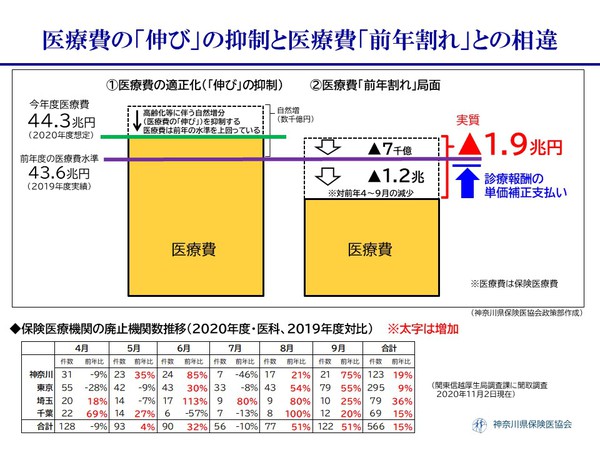
現在まで対前年の医療費は▲1.2兆円、診療所は▲10.7% 当初予算比▲2兆円
コロナ禍、誰もが感染者となりうる。どの医療機関も感染防護や発熱者の動線分離、院外待機誘導など、感染への細心の注意を、時間的、空間的、人的、物的にも払い診療にあたっている。医療従事者の感染はもとより、クラスターの発生は、その後の医療提供を難しくさせ、外来閉鎖・縮小、病棟閉鎖、診療時間短縮、一定期間休診と、医療継続、医療の再生産に欠落を生じさせるからである。
このような中、医療機関の保険医療費は、4月~9月の累計で前年比▲1.2兆円となっており、前年同期比▲5.4%であり、診療所に限ると▲10.7%、1診療所の平均額で対前年▲1,000万円相当となっている。当年度の医療費想定から見れば、半年で▲2兆円規模であり、極めて異常な数字である。
この間、政府は自由度の高い緊急包括支援交付金を3兆円と破格の規模で予算措置をし、感染防止等支援補助金100万円や医療従事者への慰労金5万円など異例の対応もとってきたが、現場に支援が届くまでに相当の時間を要している。公費支援に伴う制約・限界ゆえであり、尽力にあたってきた関係方面の切歯扼腕を当協会は様々な懇談を通じ承知している。いま必要なのは「迅速」な支援であり、日々刻々の医療現場の状況を鑑みれば論を俟たない。
財政審・建議「診療報酬による対応に軸足を移すべき」は迅速化の一里塚
この下、11月25日に財務大臣に提出された財政制度等審議会の「令和3年度予算の編成等に関する建議」では、「新型コロナへの対応」とし、従来の交付金措置から、新型コロナ収束までの「時限措置」として「診療報酬による対応に軸足を移すべき」との記述が盛り込まれた。実効性の観点で公費支援から診療報酬活用への転換姿勢を財政当局が公式に示したことは、「大きな前進」である。この「建議」は、医療従事者への敬意と感謝の意が触れられた極めて「異例」の文書でもある。
そこでは、9月14日の財務・厚労大臣間合意(感染状況や地域医療の実態、医療機関経営状況を把握し引き続き検討する)を引いた後、「更なる対応の要否については、慎重に見極める必要があるが、仮に措置が必要とすれば、執行の迅速性や措置の継続性を含めた予見可能性、さらには診療科別のばらつきへの対応可能性からは、緊急包括交付金のような交付金措置よりも診療報酬による対応の方が優れており、新型コロナの流行の収束までの臨時の時限措置としての診療報酬による対応に軸足を移すべきと考える」としている。
このラインに沿った対応として、12月18日の中医協に、医療機関の補填策として一律的な加算が提案されて承認されている。
診療報酬の特例的加算 1医療機関で月に診療所6万円、歯科2万円程度
12月18日の中医協では、一般診療に対する「特例的措置」として、外来1回5点、入院1日10点の加算を来年度前半の措置として提案された。これを巡り、保険者側がエビデンス不在、大臣合意後の議論で手順として中医協軽視など異論が噴出。これへ医療側より切々と感染リスクを抱え診療に当たっている医療機関と従事者の実態、コロナ患者対応の医師・看護師のバーンアウト、その労に報いる賞与の減額を余儀なくされる実情が提示。「いまは災害同様、火事が起きている現場でエビデンス云々はない」、「そもそも診療報酬は、院内感染費用や人件費など必要額の積み上げ方式で計算されておらず、エビデンスをいうなら根本論議をすべき」と反論、最終的に、了解となっている。
ただ、医療側が指摘したように十分な水準では決してない。社会医療診療行為別統計から推計すると1医療機関あたり医科は外来で月6万円(半年間で36万円)、入院で月34万円(同208万円)、歯科は月2万円(同13万円)程度となる。今現在、診療所は半年間で▲1,000万円であり僅少である。
この特例措置は来年4月から半年間想定である。診療報酬の軸足対応の「萌芽」、医療現場への仄かな「希望」を与えることは評価したい。が、国費300億円(医療費規模750億円)程度であり、介護報酬改定0.70%(国費196億円)、障害福祉サービス等改定0.56%(同86億円)と併せ500億円強を薬価改定の強硬で浮く国費1,000億円から「半返し」したに過ぎない。現下の対応は火急である。
診療報酬の「単価補正」支払いは、「算定」単価と「支払い」単価を分離 患者負担は不変
当協会はコロナ禍の当初、春より診療報酬の単価補正支払いを提案してきた。皆保険制度は公定価格の診療報酬で各医療機関は経営・運営となる。自由診療と違い、自ら価格決定はできない。民間企業であれば、減収に際し商品・サービスの価格を上げ、経営維持を図ることは可能であり、現実社会ではいま行われている。公的医療保険は主に民間医療機関中心の医療体制であり、減収に際し、「個別」「確実」「迅速」に補填し、医療体制を維持するには公定価格の操作による外はない。
「単価引き上げ」は、患者負担を増額させる。そこで、「算定単価」と「支払い単価」を分離する。「算定単価」は触らず患者負担には影響を与えない。「支払い単価」のみ「補正」し、前年度の保険収入の減収に応じ、医療機関毎に「逆数値補正」とする。当月が減収で前年比80/100の場合は「逆数値」の100/80を使い1点単価を10円×100/80=12.5円とし支払うこととする。これをコロナ収束迄の時限的特例的措置とする。
当協会調査で3月、4月に診療所が▲30%程度となった減収幅を踏まえ、「年間▲10%は固い」、「これではもたない」、「当座、持ってもその先が危ない」と見込み、提案してきた。「単価引き上げ」に慎重な厚労省の課長補佐級らとの懇談をはじめ、田村・自民党政調会長代理(当時)、自見・厚労政務官(当時)、財務省主計局との懇談を重ねてきたが、言下に否定されることはなく、「省内で共有する」などの前向き対応がなされてきている。因みに災害時の概算請求の適用は国会で2度否定されている。
皆保険体制の医療体制の維持・確保に保険者も役割の発揮を
今年度の医療保険財政は前年度から「増額」し予算措置済みである。単価補正支払いは「前年度水準」の保険者支払い分の「復元」であり、財政中立どころか十分にその財政の範囲内に収まる。
医療保険は本来、健康保険法で医療そのものの提供を保険者に義務付けている。ただ、保険者は直接の医療提供が不可能なため、保険者は医療機関と契約(保険医療機関指定・保険医登録)を結び、その提供を医療機関が代替し、その対価を診療報酬として保険者に請求する形をとっているのである。医療体制の維持・確保は保険者の責務でもある。健保連の宮永会長はこの春に「国民皆保険を守るために全力を尽くす」としており、「単価補正」支払いへの理解と実現へ尽力をわれわれは期待している。
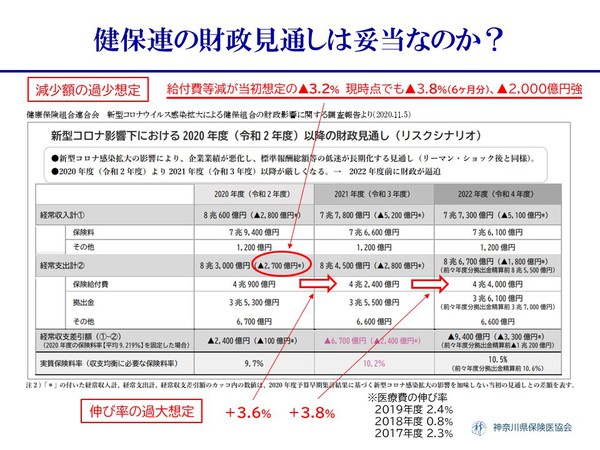
健保連が11月にコロナ禍での健保組合の財政影響を発表し今年度の経常収支差引額が▲2,400億円としているが当初の支出(保険給付)からの減額想定が現実の数字から見て過少であり、次年度以降も保険給付の伸びが高い想定となっている。確かに、飲食業、旅行業の健保組合の保険収入、保険財政は厳しいと想定され一部の組合に公費投入は必要だが、全体としては医療体制の維持・確保へ支援する財政体力はまだあると思っている。医療が崩壊しては被保険者の健康も産業振興もないのである。
この有事、医療体制、皆保険を守るため、改めて単価補正支払いの実現を求める。
2020年12月21日
逼迫する医療体制の支援・堅守へ
診療報酬の「単価補正」支払いと、保険者の尽力を求める
神奈川県保険医協会
政策部長 桑島 政臣
診療報酬の活用で動きだした政府
新型コロナウィルスの感染拡大で、医療現場は逼迫している。コロナ患者対応の医療機関もそれ以外の医療機関も、医療体制の維持・確保が困難になりつつある。医療崩壊が起こりつつある。ヒトの移動・会食・集合などの制御による感染の鎮静化により、医療機能の麻痺が回避されることを祈るばかりだが、一方で当初からの感染回避の患者心理からの受診抑制で、医療機関は経営困難となり、通常医療の医療体制の維持、質の維持、医療の再生産が危うくなりつつある。
過日、中医協は、初診・再診料に1回5点、入院料に1日10点の加算を来年度半年間の実施を決めた。診療報酬による対応に軸足をおいた減収補填に一定の前進を見せたが、依然として不十分である。医療体制は皆保険、医療保険の支えがあってこそ守られる。われわれは、診療報酬の「単価補正」支払いの実現と、医療体制の維持・確保へ保険者の尽力を強く求める。
現在まで対前年の医療費は▲1.2兆円、診療所は▲10.7% 当初予算比▲2兆円
コロナ禍、誰もが感染者となりうる。どの医療機関も感染防護や発熱者の動線分離、院外待機誘導など、感染への細心の注意を、時間的、空間的、人的、物的にも払い診療にあたっている。医療従事者の感染はもとより、クラスターの発生は、その後の医療提供を難しくさせ、外来閉鎖・縮小、病棟閉鎖、診療時間短縮、一定期間休診と、医療継続、医療の再生産に欠落を生じさせるからである。
このような中、医療機関の保険医療費は、4月~9月の累計で前年比▲1.2兆円となっており、前年同期比▲5.4%であり、診療所に限ると▲10.7%、1診療所の平均額で対前年▲1,000万円相当となっている。当年度の医療費想定から見れば、半年で▲2兆円規模であり、極めて異常な数字である。
この間、政府は自由度の高い緊急包括支援交付金を3兆円と破格の規模で予算措置をし、感染防止等支援補助金100万円や医療従事者への慰労金5万円など異例の対応もとってきたが、現場に支援が届くまでに相当の時間を要している。公費支援に伴う制約・限界ゆえであり、尽力にあたってきた関係方面の切歯扼腕を当協会は様々な懇談を通じ承知している。いま必要なのは「迅速」な支援であり、日々刻々の医療現場の状況を鑑みれば論を俟たない。
財政審・建議「診療報酬による対応に軸足を移すべき」は迅速化の一里塚
この下、11月25日に財務大臣に提出された財政制度等審議会の「令和3年度予算の編成等に関する建議」では、「新型コロナへの対応」とし、従来の交付金措置から、新型コロナ収束までの「時限措置」として「診療報酬による対応に軸足を移すべき」との記述が盛り込まれた。実効性の観点で公費支援から診療報酬活用への転換姿勢を財政当局が公式に示したことは、「大きな前進」である。この「建議」は、医療従事者への敬意と感謝の意が触れられた極めて「異例」の文書でもある。
そこでは、9月14日の財務・厚労大臣間合意(感染状況や地域医療の実態、医療機関経営状況を把握し引き続き検討する)を引いた後、「更なる対応の要否については、慎重に見極める必要があるが、仮に措置が必要とすれば、執行の迅速性や措置の継続性を含めた予見可能性、さらには診療科別のばらつきへの対応可能性からは、緊急包括交付金のような交付金措置よりも診療報酬による対応の方が優れており、新型コロナの流行の収束までの臨時の時限措置としての診療報酬による対応に軸足を移すべきと考える」としている。
このラインに沿った対応として、12月18日の中医協に、医療機関の補填策として一律的な加算が提案されて承認されている。
診療報酬の特例的加算 1医療機関で月に診療所6万円、歯科2万円程度
12月18日の中医協では、一般診療に対する「特例的措置」として、外来1回5点、入院1日10点の加算を来年度前半の措置として提案された。これを巡り、保険者側がエビデンス不在、大臣合意後の議論で手順として中医協軽視など異論が噴出。これへ医療側より切々と感染リスクを抱え診療に当たっている医療機関と従事者の実態、コロナ患者対応の医師・看護師のバーンアウト、その労に報いる賞与の減額を余儀なくされる実情が提示。「いまは災害同様、火事が起きている現場でエビデンス云々はない」、「そもそも診療報酬は、院内感染費用や人件費など必要額の積み上げ方式で計算されておらず、エビデンスをいうなら根本論議をすべき」と反論、最終的に、了解となっている。
ただ、医療側が指摘したように十分な水準では決してない。社会医療診療行為別統計から推計すると1医療機関あたり医科は外来で月6万円(半年間で36万円)、入院で月34万円(同208万円)、歯科は月2万円(同13万円)程度となる。今現在、診療所は半年間で▲1,000万円であり僅少である。
この特例措置は来年4月から半年間想定である。診療報酬の軸足対応の「萌芽」、医療現場への仄かな「希望」を与えることは評価したい。が、国費300億円(医療費規模750億円)程度であり、介護報酬改定0.70%(国費196億円)、障害福祉サービス等改定0.56%(同86億円)と併せ500億円強を薬価改定の強硬で浮く国費1,000億円から「半返し」したに過ぎない。現下の対応は火急である。
診療報酬の「単価補正」支払いは、「算定」単価と「支払い」単価を分離 患者負担は不変
当協会はコロナ禍の当初、春より診療報酬の単価補正支払いを提案してきた。皆保険制度は公定価格の診療報酬で各医療機関は経営・運営となる。自由診療と違い、自ら価格決定はできない。民間企業であれば、減収に際し商品・サービスの価格を上げ、経営維持を図ることは可能であり、現実社会ではいま行われている。公的医療保険は主に民間医療機関中心の医療体制であり、減収に際し、「個別」「確実」「迅速」に補填し、医療体制を維持するには公定価格の操作による外はない。
「単価引き上げ」は、患者負担を増額させる。そこで、「算定単価」と「支払い単価」を分離する。「算定単価」は触らず患者負担には影響を与えない。「支払い単価」のみ「補正」し、前年度の保険収入の減収に応じ、医療機関毎に「逆数値補正」とする。当月が減収で前年比80/100の場合は「逆数値」の100/80を使い1点単価を10円×100/80=12.5円とし支払うこととする。これをコロナ収束迄の時限的特例的措置とする。
当協会調査で3月、4月に診療所が▲30%程度となった減収幅を踏まえ、「年間▲10%は固い」、「これではもたない」、「当座、持ってもその先が危ない」と見込み、提案してきた。「単価引き上げ」に慎重な厚労省の課長補佐級らとの懇談をはじめ、田村・自民党政調会長代理(当時)、自見・厚労政務官(当時)、財務省主計局との懇談を重ねてきたが、言下に否定されることはなく、「省内で共有する」などの前向き対応がなされてきている。因みに災害時の概算請求の適用は国会で2度否定されている。
皆保険体制の医療体制の維持・確保に保険者も役割の発揮を
今年度の医療保険財政は前年度から「増額」し予算措置済みである。単価補正支払いは「前年度水準」の保険者支払い分の「復元」であり、財政中立どころか十分にその財政の範囲内に収まる。
医療保険は本来、健康保険法で医療そのものの提供を保険者に義務付けている。ただ、保険者は直接の医療提供が不可能なため、保険者は医療機関と契約(保険医療機関指定・保険医登録)を結び、その提供を医療機関が代替し、その対価を診療報酬として保険者に請求する形をとっているのである。医療体制の維持・確保は保険者の責務でもある。健保連の宮永会長はこの春に「国民皆保険を守るために全力を尽くす」としており、「単価補正」支払いへの理解と実現へ尽力をわれわれは期待している。
健保連が11月にコロナ禍での健保組合の財政影響を発表し今年度の経常収支差引額が▲2,400億円としているが当初の支出(保険給付)からの減額想定が現実の数字から見て過少であり、次年度以降も保険給付の伸びが高い想定となっている。確かに、飲食業、旅行業の健保組合の保険収入、保険財政は厳しいと想定され一部の組合に公費投入は必要だが、全体としては医療体制の維持・確保へ支援する財政体力はまだあると思っている。医療が崩壊しては被保険者の健康も産業振興もないのである。
この有事、医療体制、皆保険を守るため、改めて単価補正支払いの実現を求める。
2020年12月21日