神奈川県保険医協会とは
開業医を中心とする保険医の生活と権利を守り、
国民の健康と医療の向上を目指す
TOP > 神奈川県保険医協会とは > 私たちの考え > 2020/7/6 政策部長談話 「診療報酬の『単価補正』支払いで迅速に医療提供体制を守ることを改めて求める」
2020/7/6 政策部長談話 「診療報酬の『単価補正』支払いで迅速に医療提供体制を守ることを改めて求める」
診療報酬の「単価補正」支払いで
迅速に医療提供体制を守ることを改めて求める
神奈川県保険医協会
政策部長談話 桑島 政臣
第二波に向け医療体制の強化・維持の支援は喫緊
医療機関の減収、患者受診減が「深刻」、と各種調査で明らかとなっている。新型コロナ感染拡大の小康状態の下、受診回復の度合いは未知数だが、秋以降の第二波到来、インフルエンザの流行との重なりに備え、医療体制の強化、維持は「待ったなし」である。感染爆発での「機能麻痺」による医療崩壊は緊急事態宣言を機に回避できたが、医療機関の全体的な「経営破綻」は直面する危機であり、経営余力のない医療機関からの診療時間短縮、診療機能縮小、倒産による連鎖は、地域の医療施設の消失のみならず、医療連携の寸断すら招きかねない。われわれは、現状の医療提供体制を維持するため、診療報酬の単価補正支払いの実施を改めて求める。
減収分を逆数値補正した単価支払で、財政中立と医療体制維持は両立
当協会が提案した「単価補正支払い」は、医療機関の経営原資の安定への減収分の補填方法である。診療報酬の対前年比の減額分の逆数値補正で単価計算をし、医療保険からの支払いをするものである。
診療報酬の請求金額の速報値・暫定値は診療翌月には判明する。前年の8/10へ減収となった場合は、診療報酬1点単価を10円×10/8=12.5円と補正するのである。患者負担は1点10円のまま、医療機関への審査支払機関(支払基金や国保連合会)からの支払い分に適用すればよい。患者負担への影響はなく、医療機関も請求は点数建てであり実務的な煩瑣もない。患者負担の部分は単価補正されないが、これにより医療機関収入の減額幅は数%程度に収まることになる。これをコロナ感染症の収束までの「時限的特例的」な措置とすればよい。
保険財政への影響も、財政中立の範囲に収まり、普段の審査支払システムの中で事足り、迅速に対応ができる。医療体制・機能を崩さず、保険財政「予算内」での医療経営原資の保障となる。診療側・保険者側の合意は十分に可能である。既にコロナ禍での影響があった2、3、4、5月の4カ月の減収分は、補正単価分を加算するか、収束後も該当月数分を適用する等の工夫の余地はいくらでもある。
年間減収▲20%なら、最頻像で医科▲1,000万円 歯科▲460万円
神奈川県は東京都同様に深刻
当協会はじめ各医療団体の調査で3月、4月、5月の診療分の減収幅が発表され、3月は▲10%台、4・5月は▲30%前後となっている。実績値は今後、「医療費の動向」などで明らかになるが、過日公表された、診療報酬支払基金の3月診療分(確定値)は全国で医科外来が件数▲13.5%、金額▲6.0%と落ち込み、4月診療分(同)は医科外来で件数▲24.3%、金額▲16.0% 歯科も件数▲22.3%、金額▲12.7%と急落している。特に神奈川県は医科外来が件数▲29.0% 金額▲20.4%、歯科は件数▲30.0%、金額▲20.0%と、東京(医科外来:件数▲33.8%、金額▲23.1%、歯科:件数▲35.1%、金額▲25.8%)同様非常に深刻である。未発表の国保中央会の数値とともに、非常事態宣言以降の数値が心配である。
確実視される第二波を踏まえ、仮に年度平均の減収幅が▲20%となった場合にどうなるか。医科診療所の保険収入の最頻値(2017年度)は5,000万円なので減収額▲1,000万円となる。歯科診療所は最頻値が2,300万円で減収額▲460万円、病院は最頻値が6.5億円なので、▲1.3億円となる。
つまり最頻値で考えた場合、全体の減収額は、診療所は10万施設なので▲1兆円、歯科診療所は7万施設なので▲3千億円、病院は8千施設なので▲1兆円で、計▲2.3兆円となる。
これを、新規に財源を積み増し補正予算(税金=国債)で緊急包括支援交付金などの形で2.3兆円が実現しても、各医療機関に個々に確実に減収分を補填するスキームにはならない。均霑化もない。仮定は最頻値計算であり、大規模病院や薬局分(調剤)も含め実際に減収平均▲20%だと43兆円の医療費は34兆円の規模に縮小する。これを国費で補填するとなると減額分▲9兆円の巨費を新たに用立てることになり、既に述べたように均霑化はなしえず、医療経営の救済には限界がある。
「財政中立」の意味と医療保険財政と補正予算の違い
今年度の医療費は、診療報酬改定を織り込み43兆円の規模で、国費、地方公費、保険料の予算立てがなされている。この前提の下、個々の被保険者の保険料は春の段階で決定され、月々ないしは納期単位で徴収が行われている。つまり「予算は確保済み」である。
この医療費43兆円が▲20%で34兆円となった場合は、国費の減少分は不要額として国庫に入り、地方公費も地方財政に戻り、保険料収入からの支出減少で保険者財政が楽になるだけである。
これは、それだけにとどまらない。高度救命救急をはじめ急性期医療、慢性期医療、第一線の地域医療や歯科医療など現行の医療のすべては、医療費43兆円の上に成立している世界である。これが規模縮小となると、医師、看護師など医療スタッフの合理化、病院病床の縮小、医療機器・機材や設備の縮小、診療時間・診療体制の短縮など、必然的に余儀なくされる。当然、医療体制に支障、歪みが生じ、患者・国民は十分な医療が受けられなくなることは必至となる。
また今後は34兆円の医療費を前提に施策の議論となる。診療報酬でプラス26%改定を要求する医療界の強力な運動がないと、43兆円の原状回復実現は程遠くなる。医療費抑制云々という話のレベルを超える。
この減額分9兆円は補正予算で積むことと同値ではない。医療保険財政とは会計も制度も別枠であり、一時的な補填原資でしかない。何よりも、これは保険診療の医療費ではない。
保険収入が医療機関経営の原資 医療保険の世界での解決が本道
皆保険のこの国で、医療機関経営の原資の殆どは保険収入であり、医療保険の世界で解決を図らなければ永続性も、医療提供体制維持・確保も、医療秩序の統御もないのである。
ここに全ての医療団体が診療報酬に着眼した要求運動を展開している理由と道理がある。多くが要求した災害時の概算請求は、前年実績の1日あたり診療費を診療実日数分で請求する方法で、本来、患者負担は免除である。ただ、厚労省は難色を示しており、通知上もカルテ紛失、請求機器損壊で、診療の立脚事実が不確定、不明朗な際の地域限定の施策のため、全国一律適用で財政当局を肯首させるのは障壁が高い。実診療に基づき患者負担を徴収し、仮想現実での保険請求となる齟齬もある。
これに比し、診療報酬の単価補正支払いは、診療事実に立脚した有力な解決方法である。当初の「予定調和」の範囲で実現でき、「誰も腹は痛まない」のである。
診療報酬への誤解、地域別診療報酬との相違を解く
診療報酬は、技術指数を示す個別項目の「点数値」と、経済指数を表す「1点単価」で構成される。診療行為の対価支払いの性格が第一義だが、①医療機関の経営原資、②医療機関間の配分、③医療提供体制の在り方に影響を与えるものとし企画立案されている。医療経済実態調査を踏まえ、病診等の配点・配分を見直し改定がなされる。これまでも、「院内感染防止対策加算」、「食堂加算」、「療養環境加算」(1病床8㎡以上)、「看護料」など、純粋な医療行為のみならず、施設整備や人員体制に関して点数項目建てがなされ、経済評価や政策誘導がなされてきたのである。モノと技術の分離や、ドクターフィーやホスピタルフィーの議論も過去にはあったが、混然一体となった体系である。
火急的に単価補正をし、医療体制を維持することは、診療報酬の性格から理がない話ではない。
奈良県の地域別診療報酬の導入提案を想起し、点数単価を触ることに懸念を示す向きがあるが、冷静に思考すべきである。高齢者医療確保法に基づく、診療報酬の特例措置は県単位の6年単位の医療費適正化計画の実績評価を踏まえ次期計画策定の際に、県が保険者協議会の協議を経て意見具申を国(厚労省)にし、厚労省は中医協の審議を経て県別報酬を設定するのであり稼働のハードルは高い。軽々な発動は不可能であり、単価補正で連動するとの連想ゲームは早計である。単価補正は全国一律の時限的措置である。
そもそも、医療費が▲20%にもなったら、医療費適正化も何もないのである。▲8.3%(1/12)でひと月分の保険収入が飛ぶ。▲20%は2カ月半程度の保険収入が吹き飛ぶのである。医療機関のいわゆる経常利益率は、損益差額の最頻階級で診療所(法人)1.8% 歯科診療所(法人)1.5%であり、病院(法人)は加重平均で0.7%にすぎない(「第22回医療経済実態調査報告」令和元年11月実施)。
異例の厚労省の対応に注目を このままでは医療費水準の前年割れは必至
医療費抑制への誤解が巷にあるが整理をする。国は医療費の「伸び」を抑制し一定程度削減してはいるが、実は医療費水準は減額にはなっていない。また医療費(保険給付)の一定割合の国庫拠出が法定化され、医療費規模に国庫拠出「額」が連動する。つまり国庫削減には医療保険財政全体の圧縮を要する関係にある。国は医療保険制度の事実上の政策決定権があり、財政再建との関係で医療費抑制を制度改変等で図っているが、保険財政に占める割合は1/4にすぎない。大部分は保険料での運営である。よって国費削減は千数百億円単位であり、国費を兆円単位で削減はしていない。実施すれば医療の屋台骨は崩れる。国費11兆円削減なら皆保険の廃止となる。
いまの事態は、医療費9兆円削減(国費2兆円強)との観測もあり、予断は禁物である。年末の後期高齢者の患者負担増に耳目が移ろいがちだが、足許の医療機関の存続問題が先決である。厚労省は、医療機関の時限開設、会議室の病床みなし利用、指定病床以外の感染病床運用、施設基準の弾力運用と、収束後の秩序回復を覚悟し、この急場を破格の対応で凌ぎ度量を見せてきた。
単価補正支払の提案は、平時に単価引き上げで保険財政を膨らますものではない。また、増額の単価で診療費計算し患者負担を徴収、保険「請求」とするものでもない。保険者が審査支払機関を通じ支払う診療報酬(保険給付)の単価を、前年実績からの減額分の逆数値で補正し支払うものである。診療報酬算定額に基づく一部負担金計算規定は、時限的に「この限りでない」と通知発出すればよい。
この単価補正支払の提案は「注目に値する」と、医療経済学の第一人者、二木立・日本福祉大学名誉教授から評価され多くの知るところとなっている。(『日本医事新報』2020年7月4日号「二木立の深層を読む・真相を解く 第99回「第二次補正予算の「医療・福祉提供体制の確保」策をどう読むか?」)。
広がる国民皆保険の優位性への理解を背に、単価補正支払い実現を
自民党の新型コロナウイルス関連肺炎対策本部の田村本部長は6月25日、政府への提言で「予防接種・健診の見送り、受診控えやサービス利用控えが深刻化している」と触れ、「前例にとらわれず必要な対応を検討する」とし、通常の受診行動の回復のため、医療機関への支援の必要性を強調した。
日医・病院団体は当初、災害時に適用される、前年度実績の日数按分を基に診療日数分を積算する、「概算請求」を要望していた。ただ、最近6月9日、日医は厚労大臣要望で「概算払いや診療報酬の上乗せ措置等」と従前要求の表現を「請求」から「支払い」へと変え、診療報酬の「上乗せ措置」と並列とし、「等」の文言を加え、選択肢の幅を広げる、変化を見せている。これに先立ち、単価引き上げを日医会長は言及をしている。
この間、国民皆保険の重要性を政治が痛感し、国民の理解も大きく広がったことは変化である。
われわれは、皆保険を守るため、診療報酬の単価補正支払いの実現を改めて求める。
2020年7月6日
<参考>
コロナ禍の影響による医療機関の減収状況
| 医科診療所 | 調査等 | 3月診療分 | 4月診療分 | 5月診療分 | (注) |
| 日本医師会調査 | ▲10.2% | ▲17.0% | ― | *1 | |
| 保団連調査 | ― | ▲23.7% | ― | *2 *3 *4 | |
| 支払基金統計(全国) | ▲6.0% | ▲16.0% | ― | *4 | |
| 当協会調査 | ― | ▲33.0% | ▲35.0% | *2 | |
| 支払基金統計(神奈川) | ▲7.1% | ▲20.4% | ― | *4 |
| 歯科診療所 | 調査等 | 3月診療分 | 4月診療分 | 5月診療分 | (注) |
| 保団連調査 | ― | ▲26.8% | ― | *2 *3 | |
| 支払基金統計(全国) | ▲0.3% | ▲12.7% | ― | ||
| 当協会調査 | ― | ▲34.0% | ▲35.0% | *2 | |
| 支払基金統計(神奈川) | ▲1.8% | ▲20.0% | ― |
(注) *1 回答数の平均 *2 減収群の平均 *3 公表値より推計 *4 医科外来
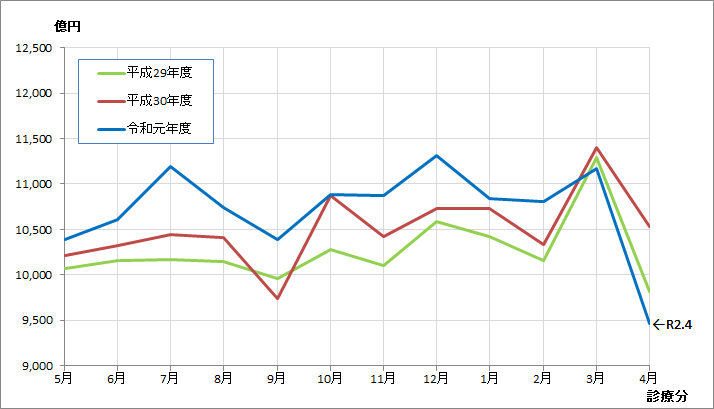
診療報酬支払基金・確定金額の推移(全国・合計)2019.4~2020.4
* 社会保険診療報酬支払基金「統計月報」より作成
* グラフ画像をクリックすると拡大表示
※2年前の水準より減少
診療報酬の「単価補正」支払いで
迅速に医療提供体制を守ることを改めて求める
神奈川県保険医協会
政策部長談話 桑島 政臣
第二波に向け医療体制の強化・維持の支援は喫緊
医療機関の減収、患者受診減が「深刻」、と各種調査で明らかとなっている。新型コロナ感染拡大の小康状態の下、受診回復の度合いは未知数だが、秋以降の第二波到来、インフルエンザの流行との重なりに備え、医療体制の強化、維持は「待ったなし」である。感染爆発での「機能麻痺」による医療崩壊は緊急事態宣言を機に回避できたが、医療機関の全体的な「経営破綻」は直面する危機であり、経営余力のない医療機関からの診療時間短縮、診療機能縮小、倒産による連鎖は、地域の医療施設の消失のみならず、医療連携の寸断すら招きかねない。われわれは、現状の医療提供体制を維持するため、診療報酬の単価補正支払いの実施を改めて求める。
減収分を逆数値補正した単価支払で、財政中立と医療体制維持は両立
当協会が提案した「単価補正支払い」は、医療機関の経営原資の安定への減収分の補填方法である。診療報酬の対前年比の減額分の逆数値補正で単価計算をし、医療保険からの支払いをするものである。
診療報酬の請求金額の速報値・暫定値は診療翌月には判明する。前年の8/10へ減収となった場合は、診療報酬1点単価を10円×10/8=12.5円と補正するのである。患者負担は1点10円のまま、医療機関への審査支払機関(支払基金や国保連合会)からの支払い分に適用すればよい。患者負担への影響はなく、医療機関も請求は点数建てであり実務的な煩瑣もない。患者負担の部分は単価補正されないが、これにより医療機関収入の減額幅は数%程度に収まることになる。これをコロナ感染症の収束までの「時限的特例的」な措置とすればよい。
保険財政への影響も、財政中立の範囲に収まり、普段の審査支払システムの中で事足り、迅速に対応ができる。医療体制・機能を崩さず、保険財政「予算内」での医療経営原資の保障となる。診療側・保険者側の合意は十分に可能である。既にコロナ禍での影響があった2、3、4、5月の4カ月の減収分は、補正単価分を加算するか、収束後も該当月数分を適用する等の工夫の余地はいくらでもある。
年間減収▲20%なら、最頻像で医科▲1,000万円 歯科▲460万円
神奈川県は東京都同様に深刻
当協会はじめ各医療団体の調査で3月、4月、5月の診療分の減収幅が発表され、3月は▲10%台、4・5月は▲30%前後となっている。実績値は今後、「医療費の動向」などで明らかになるが、過日公表された、診療報酬支払基金の3月診療分(確定値)は全国で医科外来が件数▲13.5%、金額▲6.0%と落ち込み、4月診療分(同)は医科外来で件数▲24.3%、金額▲16.0% 歯科も件数▲22.3%、金額▲12.7%と急落している。特に神奈川県は医科外来が件数▲29.0% 金額▲20.4%、歯科は件数▲30.0%、金額▲20.0%と、東京(医科外来:件数▲33.8%、金額▲23.1%、歯科:件数▲35.1%、金額▲25.8%)同様非常に深刻である。未発表の国保中央会の数値とともに、非常事態宣言以降の数値が心配である。
確実視される第二波を踏まえ、仮に年度平均の減収幅が▲20%となった場合にどうなるか。医科診療所の保険収入の最頻値(2017年度)は5,000万円なので減収額▲1,000万円となる。歯科診療所は最頻値が2,300万円で減収額▲460万円、病院は最頻値が6.5億円なので、▲1.3億円となる。
つまり最頻値で考えた場合、全体の減収額は、診療所は10万施設なので▲1兆円、歯科診療所は7万施設なので▲3千億円、病院は8千施設なので▲1兆円で、計▲2.3兆円となる。
これを、新規に財源を積み増し補正予算(税金=国債)で緊急包括支援交付金などの形で2.3兆円が実現しても、各医療機関に個々に確実に減収分を補填するスキームにはならない。均霑化もない。仮定は最頻値計算であり、大規模病院や薬局分(調剤)も含め実際に減収平均▲20%だと43兆円の医療費は34兆円の規模に縮小する。これを国費で補填するとなると減額分▲9兆円の巨費を新たに用立てることになり、既に述べたように均霑化はなしえず、医療経営の救済には限界がある。
「財政中立」の意味と医療保険財政と補正予算の違い
今年度の医療費は、診療報酬改定を織り込み43兆円の規模で、国費、地方公費、保険料の予算立てがなされている。この前提の下、個々の被保険者の保険料は春の段階で決定され、月々ないしは納期単位で徴収が行われている。つまり「予算は確保済み」である。
この医療費43兆円が▲20%で34兆円となった場合は、国費の減少分は不要額として国庫に入り、地方公費も地方財政に戻り、保険料収入からの支出減少で保険者財政が楽になるだけである。
これは、それだけにとどまらない。高度救命救急をはじめ急性期医療、慢性期医療、第一線の地域医療や歯科医療など現行の医療のすべては、医療費43兆円の上に成立している世界である。これが規模縮小となると、医師、看護師など医療スタッフの合理化、病院病床の縮小、医療機器・機材や設備の縮小、診療時間・診療体制の短縮など、必然的に余儀なくされる。当然、医療体制に支障、歪みが生じ、患者・国民は十分な医療が受けられなくなることは必至となる。
また今後は34兆円の医療費を前提に施策の議論となる。診療報酬でプラス26%改定を要求する医療界の強力な運動がないと、43兆円の原状回復実現は程遠くなる。医療費抑制云々という話のレベルを超える。
この減額分9兆円は補正予算で積むことと同値ではない。医療保険財政とは会計も制度も別枠であり、一時的な補填原資でしかない。何よりも、これは保険診療の医療費ではない。
保険収入が医療機関経営の原資 医療保険の世界での解決が本道
皆保険のこの国で、医療機関経営の原資の殆どは保険収入であり、医療保険の世界で解決を図らなければ永続性も、医療提供体制維持・確保も、医療秩序の統御もないのである。
ここに全ての医療団体が診療報酬に着眼した要求運動を展開している理由と道理がある。多くが要求した災害時の概算請求は、前年実績の1日あたり診療費を診療実日数分で請求する方法で、本来、患者負担は免除である。ただ、厚労省は難色を示しており、通知上もカルテ紛失、請求機器損壊で、診療の立脚事実が不確定、不明朗な際の地域限定の施策のため、全国一律適用で財政当局を肯首させるのは障壁が高い。実診療に基づき患者負担を徴収し、仮想現実での保険請求となる齟齬もある。
これに比し、診療報酬の単価補正支払いは、診療事実に立脚した有力な解決方法である。当初の「予定調和」の範囲で実現でき、「誰も腹は痛まない」のである。
診療報酬への誤解、地域別診療報酬との相違を解く
診療報酬は、技術指数を示す個別項目の「点数値」と、経済指数を表す「1点単価」で構成される。診療行為の対価支払いの性格が第一義だが、①医療機関の経営原資、②医療機関間の配分、③医療提供体制の在り方に影響を与えるものとし企画立案されている。医療経済実態調査を踏まえ、病診等の配点・配分を見直し改定がなされる。これまでも、「院内感染防止対策加算」、「食堂加算」、「療養環境加算」(1病床8㎡以上)、「看護料」など、純粋な医療行為のみならず、施設整備や人員体制に関して点数項目建てがなされ、経済評価や政策誘導がなされてきたのである。モノと技術の分離や、ドクターフィーやホスピタルフィーの議論も過去にはあったが、混然一体となった体系である。
火急的に単価補正をし、医療体制を維持することは、診療報酬の性格から理がない話ではない。
奈良県の地域別診療報酬の導入提案を想起し、点数単価を触ることに懸念を示す向きがあるが、冷静に思考すべきである。高齢者医療確保法に基づく、診療報酬の特例措置は県単位の6年単位の医療費適正化計画の実績評価を踏まえ次期計画策定の際に、県が保険者協議会の協議を経て意見具申を国(厚労省)にし、厚労省は中医協の審議を経て県別報酬を設定するのであり稼働のハードルは高い。軽々な発動は不可能であり、単価補正で連動するとの連想ゲームは早計である。単価補正は全国一律の時限的措置である。
そもそも、医療費が▲20%にもなったら、医療費適正化も何もないのである。▲8.3%(1/12)でひと月分の保険収入が飛ぶ。▲20%は2カ月半程度の保険収入が吹き飛ぶのである。医療機関のいわゆる経常利益率は、損益差額の最頻階級で診療所(法人)1.8% 歯科診療所(法人)1.5%であり、病院(法人)は加重平均で0.7%にすぎない(「第22回医療経済実態調査報告」令和元年11月実施)。
異例の厚労省の対応に注目を このままでは医療費水準の前年割れは必至
医療費抑制への誤解が巷にあるが整理をする。国は医療費の「伸び」を抑制し一定程度削減してはいるが、実は医療費水準は減額にはなっていない。また医療費(保険給付)の一定割合の国庫拠出が法定化され、医療費規模に国庫拠出「額」が連動する。つまり国庫削減には医療保険財政全体の圧縮を要する関係にある。国は医療保険制度の事実上の政策決定権があり、財政再建との関係で医療費抑制を制度改変等で図っているが、保険財政に占める割合は1/4にすぎない。大部分は保険料での運営である。よって国費削減は千数百億円単位であり、国費を兆円単位で削減はしていない。実施すれば医療の屋台骨は崩れる。国費11兆円削減なら皆保険の廃止となる。
いまの事態は、医療費9兆円削減(国費2兆円強)との観測もあり、予断は禁物である。年末の後期高齢者の患者負担増に耳目が移ろいがちだが、足許の医療機関の存続問題が先決である。厚労省は、医療機関の時限開設、会議室の病床みなし利用、指定病床以外の感染病床運用、施設基準の弾力運用と、収束後の秩序回復を覚悟し、この急場を破格の対応で凌ぎ度量を見せてきた。
単価補正支払の提案は、平時に単価引き上げで保険財政を膨らますものではない。また、増額の単価で診療費計算し患者負担を徴収、保険「請求」とするものでもない。保険者が審査支払機関を通じ支払う診療報酬(保険給付)の単価を、前年実績からの減額分の逆数値で補正し支払うものである。診療報酬算定額に基づく一部負担金計算規定は、時限的に「この限りでない」と通知発出すればよい。
この単価補正支払の提案は「注目に値する」と、医療経済学の第一人者、二木立・日本福祉大学名誉教授から評価され多くの知るところとなっている。(『日本医事新報』2020年7月4日号「二木立の深層を読む・真相を解く 第99回「第二次補正予算の「医療・福祉提供体制の確保」策をどう読むか?」)。
広がる国民皆保険の優位性への理解を背に、単価補正支払い実現を
自民党の新型コロナウイルス関連肺炎対策本部の田村本部長は6月25日、政府への提言で「予防接種・健診の見送り、受診控えやサービス利用控えが深刻化している」と触れ、「前例にとらわれず必要な対応を検討する」とし、通常の受診行動の回復のため、医療機関への支援の必要性を強調した。
日医・病院団体は当初、災害時に適用される、前年度実績の日数按分を基に診療日数分を積算する、「概算請求」を要望していた。ただ、最近6月9日、日医は厚労大臣要望で「概算払いや診療報酬の上乗せ措置等」と従前要求の表現を「請求」から「支払い」へと変え、診療報酬の「上乗せ措置」と並列とし、「等」の文言を加え、選択肢の幅を広げる、変化を見せている。これに先立ち、単価引き上げを日医会長は言及をしている。
この間、国民皆保険の重要性を政治が痛感し、国民の理解も大きく広がったことは変化である。
われわれは、皆保険を守るため、診療報酬の単価補正支払いの実現を改めて求める。
2020年7月6日
<参考>
コロナ禍の影響による医療機関の減収状況
| 医科診療所 | 調査等 | 3月診療分 | 4月診療分 | 5月診療分 | (注) |
| 日本医師会調査 | ▲10.2% | ▲17.0% | ― | *1 | |
| 保団連調査 | ― | ▲23.7% | ― | *2 *3 *4 | |
| 支払基金統計(全国) | ▲6.0% | ▲16.0% | ― | *4 | |
| 当協会調査 | ― | ▲33.0% | ▲35.0% | *2 | |
| 支払基金統計(神奈川) | ▲7.1% | ▲20.4% | ― | *4 |
| 歯科診療所 | 調査等 | 3月診療分 | 4月診療分 | 5月診療分 | (注) |
| 保団連調査 | ― | ▲26.8% | ― | *2 *3 | |
| 支払基金統計(全国) | ▲0.3% | ▲12.7% | ― | ||
| 当協会調査 | ― | ▲34.0% | ▲35.0% | *2 | |
| 支払基金統計(神奈川) | ▲1.8% | ▲20.0% | ― |
(注) *1 回答数の平均 *2 減収群の平均 *3 公表値より推計 *4 医科外来
診療報酬支払基金・確定金額の推移(全国・合計)2019.4~2020.4
* 社会保険診療報酬支払基金「統計月報」より作成
* グラフ画像をクリックすると拡大表示
※2年前の水準より減少