神奈川県保険医協会とは
開業医を中心とする保険医の生活と権利を守り、
国民の健康と医療の向上を目指す
TOP > 神奈川県保険医協会とは > 特集・解説 > 2015/3/12 「地域包括ケアシステム」への開業医からの提言
2015/3/12 「地域包括ケアシステム」への開業医からの提言
「地域包括ケアシステム」への開業医からの提言
神奈川県保険医協会
2015年3月12日
はじめに
2014年6月18日、医療・介護総合確保法(「地域における医療及び介護の総合的な確保を推進するための関係法律の整備等に関する法律」)が成立し、「地域包括ケアシステム」が、「社会保障改革プログラム法」(「持続可能な社会保障制度の確立を図るための改革の推進に関する法律」、以下「プログラム法」と略)に次いで法定化され、改めて法律で位置づけられた。団塊の世代が75歳以上となる「2025年問題」を抱え、住まい・医療・介護・予防・生活支援が一体的に提供される地域包括ケアシステムの構築に向け、いま地域医療構想(ビジョン)策定と2014年度904億円が計上された新たな「基金」(「地域医療介護総合確保基金」)の活用をめぐり、介護保険創設「前夜」を彷彿とさせる「狂騒」が繰り広げられている。
近い将来の問題とされている、この医療・介護体制の確立は、いま現在も、またこれまでの過去からも、この国において問題であり、この狂騒の下、幻想に終わらぬよう、第一線医療を担い、実践してきた開業医団体として、この国の医療・介護問題を俯瞰し、実効的な施策の提言をし、一石を投じたい。
1.法定化された「地域包括ケアシステム」と団塊の世代の高齢化
*「地域包括ケア」と「2025年問題」
「地域包括ケアシステム」は、介護保険法や社会保障制度改革推進法(2012年)に、その文言・定義規定はなく、一昨年(2013年)成立の「プログラム法」で初めて定義され、2014年6月18日成立の医療・介護総合確保法でも全く同じ法文でその定義を踏襲し規定されている。そこでは「地域包括ケアシステム」とは、「地域の実情に応じて、高齢者が可能な限り住み慣れた地域でその有する能力に応じて自立した日常生活を営むことができるよう、医療、介護、介護予防(要介護状態若しくは要支援状態となることの予防又は要介護状態若しくは要支援状態の軽減若しくは悪化の防止をいう)住まい及び自立した日常生活の支援が包括的に確保される体制」とされている。「システム」とはいうものの「制度」や「体系」として機能させる「骨組み」や「担保」措置は法律上、何もない。狐につままれた感があり、曖昧模糊としている。
実態上、これは各々の分野の関係者、公民の機関、施設、事業者、企業による、「ネットワーク」であり、その構築を関係者の努力で行うこと、その中でどのセクターが主導権を握り、覇権を取るのかが、否が応でも社会的課題として突き付けられる、その構図の中にある、といったところにある。
「2025年問題」とは何か。団塊の世代が75歳以上となる2025年は、高齢化率30%と10年前の予測を上回る速度で世界が経験したことがない高齢化を迎える。一方国家は、1,000兆円を超す巨額の借金財政を抱え、医療・介護など社会的資源・供給サービスが不足することは必至とみられている。
また、80年代の「一極集中」により、団塊の世代の多くが首都圏で高齢化を迎えるが、単身世帯の増加(10年現在1,679万世帯、一般世帯(社会福祉施設等に住む世帯を除いた世帯)の32.4%<総務省統計局>)が近年、際立っており、経済困窮やコミュニティからの孤立が重なり、「孤独死」が相当数に上るとみられている。2025年には年間死亡者数がいまの120万人から154万人の時代(内閣府「高齢社会白書」H26年版:ピーク2040年167万人)となり、その看取りがより顕在化していくことになる。
これらが、先鋭化し社会的に放置できない問題となることが必定であり、社会保障の給付と負担のバランスをどうするのか?が「2025年問題」である。
そして、それに対応するため極力、「ハコモノ」に頼らず、自らの棲家で地域社会の資源を活用し最期を迎えるネットワーク作りが「地域包括ケアシステム」である。
「2025年問題」をターゲットに「地域包括ケアシステム」を整備するという「目標」と「課題設定」が政府によりなされているが、既に喫緊の課題となっている。
患者の退院強要や、福祉施設の莫大な数の入所待ち、医療・介護サービスの利用制限は、昔から日常的なことであり、住まい・医療・介護・予防・生活支援が一体的に提供され地域で十分な最期を迎えるというのは、常に覚束ない状況にある。
「孤独死」は、最近は、かなりの数となり社会的にも認識されるほどになっているが、2000年代の北九州市の「おにぎりたべたい」と残して餓死された例よりも前、90年代中葉から一向に止まない。
昨今は、家族の連絡がつかない、ホームレスや多額債務などの事情を含む居所不明者が1万人、認知症などの行方不明が1万人に及ぶことが明るみになり、社会的に意識されるに至っている。
高齢者以外にも、児童虐待や家庭内暴力からの避難のため、居所不明となっている人々も数千単位でいる実態も最近は、浮彫りとなるなど、社会サービスが届いていない、社会から隔絶された存在への対応も課題となっている。
*モデルなき高齢社会の地域・介護連携と、「地域包括ケアシステム」の登場
未曽有の高齢化に際し、日本社会は「地域包括ケアシステム」のモデルを持ち合わせていない。経団連など財界は、2000年代初頭に「在宅死4割」を自らの社会保障政策として提唱し、社会保障へ供出する保険料の削減を企図し、「在宅化」を強力に政府に要請しはじめてきた。
一方、医療機関の献身的な実践が評価され、1986年の寝たきり老人訪問診療料の導入を皮切りに、診療報酬上の在宅医療の充実が図られ、医療法上の医療提供の「場」として92年に「在宅」が位置づき、ハイテク在宅医療機器の開発やMOSS協議での米国要望などもあいまって、総合的な在宅医療体系へと発展し、今日に至っている。
政府も医療費抑制の「財政上の理由」と、患者希望と医療者の意欲など「医療上の必要性」のバランスをとりながら、在宅に向ける施策を進めてきた。
高齢者福祉施策は、一部「介護保険」へと姿を変え、予防・健康づくり施策は保健所機能の弱体化や、基本健診の廃止によるメタボに特化した健診へと変わり、各分野の施策の「不均衡」「不整合」な改革の下、医療・介護・予防などの有機的連携を「社会システム」として成功させている例はほとんどない。
このような中、2009年に三菱UFJリサーチ&コンサルティング株式会社による「地域包括ケア研究会報告書」(老人保健局の委託事業)が公表され、「地域包括ケアシステム」の言葉が公式な議論の俎上に上ることになる。中学校区(人口1万人単位)、30分圏域のエリアが示され、医療・介護・福祉等の一体的提供が2025年向けて唱えられるこの研究会は2010年、2013年と、報告書を出すが、「拠点」となるべき団体は、昨今、医師会の運営する在宅医療連携拠点とされ、当初あった地域包括ケアセンターや薬局などは、実効性の観点から、完全に消えている。
この地域包括ケアシステムの「実験場」「先行例」として、辻哲夫・元厚労事務次官が主導する千葉県柏市の豊四季団地での柏プロジェクトが有名である。1964年にURが作ったこの団地の高齢化率は40%。ここでは、柏市、東京大学高齢社会総合研究機構、都市再生機構の三者による「柏市豊四季台地域高齢社会総合研究会」による地域包括ケアシステムによる長寿のまちづくりの実践だけでなく、これを包含する、「柏の葉スマートシティ構想」、つまり産官学共同による都市再開発が繰り広げられてもいる。
厚労省としては、2011年、2012年と医療・介護が連携する在宅医療連携拠点事業を全国105か所で、様々なタイプの地域モデル作りを実施しているが、その「戦績」は芳しいものは聞こえてきていない。
*「一体改革」の絵図面
2025年に向け、2012年の診療報酬・介護報酬の同時改定に次ぐ第二弾として2014年度診療報酬改定(実質▲1.26%)が実施され、7対1入院基本料算定病院の「篩い落し」が始まったが、病院全体の病床数の削減は企図されていない。「杯型」から「ヤクルト型」へと、診療報酬上の病床分布を変形させることが印象に強いが、医療法上の病床は「一体改革」の計画の上では、病床数それ自体を減らすことは織り込んでいない。団塊の世代の高齢化に応じ、病院や福祉施設などの「ハコモノ」を増やすことはせず、サービス付き高齢者住宅を含む在宅サービスを増やそうとしており、現在、直線状に伸びている需要に比して、「ハコモノ」の供給が足りず、「乖離」が大きくなる。ざっくりいうと、ハコモノ100万人分に対して、年間154万人の死亡時代では、現在を上回る54万人は必ず在宅で亡くなるということになる。
2.介護保険への「期待」と「過熱」、「裏意図」を振り返る
*介護保険前史
今日の「地域包括ケア」の狂騒をみるにつけ、介護保険のスタート時点のような既視感があるが、そもそも介護保険以前の高齢者福祉を振り返ってみる。
「家族の介護は美徳」とする思想、風潮が圧倒的に支配的な日本社会にあって、1973年に老人医療無料制度に圧されるようにして老人福祉法が改定される。しかし、拠出金方式の老健法による財政基盤の確立により、"医療が福祉を肩代わりする"システムが誕生することになる。それは主に施設福祉を入院に代替させた。それまでの実態的な老人病院を、診療報酬制度の中で規定し認め(83年)、老人保健施設創設(87年)、介護力強化型病院新設(90年)、老人病院の拡大(92年)、療養型病床群創設(93年)と、90年代末まで続いてきたが、2000年に施行された介護保険を機に、これら実態的な福祉施設を医療から切り離す点数誘導がなされていくことになる。
施設福祉は、74年に措置制度の内容が完成するが職員の配置水準の充実などが放置された。それを住民運動や現場努力により東京都や川崎市などで国の人員水準の倍の配置を「助成」させるなどの成果を勝ち取り部分的、地域的な拡充が図られてきたが、全国一律基準の保険方式による介護保険により、全て水泡に帰してしまった。
また在宅福祉は、法的根拠をもった事業として位置づけられるのは、1990年の福祉八法の改定をまってである。しかもそれは市町村の義務ではなく「任意」な事業であり、「国庫負担金」の裏付けはなく、あくもでも補助金での事業とされ位置づけの低いものであった。この見直しの政府の「約束」も93年に反故にされる―という貧弱な施策が取られ続けたのである。
ただ、80年代から要介護老人の急増や、老老介護、介護心中、介護殺人などが社会問題化し、北欧の寝たきりのいない高齢者福祉などの紹介もあり、政府も「寝たきり老人ゼロ作戦」、「老人福祉計画」(ゴールドプラン)、新ゴールドプラン、高齢者保健福祉計画と、矢継ぎ早に「年次」と「目標」のプランを公表した。しかし「方法論」の欠如ゆえ、大きな成果につながるものもなく、高齢者福祉対策名目で導入された「消費税」の露払い以上のものにはなりえなかった。
これが、右肩上がりの日本経済の成長の終焉、アジアの大競争時代への突入のもと、企業の業績が悪化。バブル期の各組合健保の順風な財政状況を当て込んだ、老人保健制度が暗礁に乗り上げる。
かたや、「連合」の労組が要介護者への家族による肉体的、言語的、精神的な虐待の実態調査を公表し社会的に大きなインパクトを与え(95年)、介護の社会化への機運、より社会化された制度設立の機運がそれを前後し高まり、介護保険創設に向けた厚労省の審議会での議論が93年から始まる。
老人福祉法改正(福祉元年)以前にすでに、寝たきり1年以上が78.8%、3年以上が46.7%を占め家族介護では限界(1968年調査)だったが、遂に現実を見据えた制度構築に、財政問題をセットにし歩むことになる。
おりしも、世界的には生活保護の増大への対策からドイツやオランダで介護保険を発足させたことも大きく左右している。
この当時、福祉・介護の先進地域として脚光を浴びたのが、地域包括ケアシステムの「萌芽」である、医師の山口昇氏を中心とする広島県御調町の、医療・福祉・保健の一体的とりくみであり、また長野県諏訪地方の、農村医学を基盤とした、若月・鎌田医師らの地域実践である。
*不十分な財源での「介護保険」
介護保険はスタートまで、「保険方式」か「税(保障)方式」の採用、対象年齢、障害者介護への拡大など多岐に亘る論点と議論が、審議会を超え広く社会的には十分には行われず、いわば見切り発車的にスタートをした。よって当初、必要な介護サービスの60%しか満たせないとなった。
また、利用者の負担も1割負担ではなく、在宅介護サービスは5%負担で、NPO法人の提供するサービスは3%負担とし、利用のハードルを低くする変則的実施となった。現在とは隔世の感があるが、制度の浸透へ、厚生労働省の必死さが伺える。
このスタートで、問題が大きいのは訪問介護サービスへの営利企業の参入である。それ以前から、規制改革委員会(いまの規制改革会議の前身)の要望に応え、配食、訪問入浴、訪問介護など順次、企業参入に部分的に道を開いてきていたが、その多くは勝算がなかった。ところが介護保険を機に参入解禁となり本格的に訪問介護事業に企業が乗り出してくる。しかもそれは、セコムやニチイ、コムスンなど異業種大手であり、一気に全国展開するも、採算なしとみるや、その地域から即座に撤退するという企業の本性を如実に社会が知るところとなった。
*介護保険に秘められた思惑
高齢者福祉の手厚い北欧は、税金による保障方式をとっており、これを「老いによる介護」という加齢現象を「リスク」ととらえ、負担への反対給付である「保険方式」の採用へは、当会はじめ批判と疑問が多くあった。
しかし、この北欧の事例を紹介した、朝日新聞記者の大熊一夫・由紀子氏夫妻(当時)らによる「サービス主体の増加が見込める」との「転向」「変質」、共産党の聴濤 弘・政策委員長による「次善の策」発言と介護保険の容認により、小沢一郎氏率いる当時の最大野党「新進党」が「あの、共産党が賛成するのか」と、政治的な風が一気に代わり政治合意が形成され、成立の運びとなる。
この介護保険創設は、故滝上宗次郎氏(グリーン東京社長)が看破したように、老人保健制度の延命策、つまり新たな保険料負担という「財政ポケット」を政府が手に入れることであり、米国HMOで採用され日本に紹介されるようになった「管理医療」、「マネージドケア」の先鞭であった。それは、保険証1枚で医師の自由裁量の下、診療を受けるのと違い、状態像のランクに応じた「給付限度額」の設定と、ケア・マネジャーによる限度額の範囲内でのサービスの組み合わせ、「給付計画」の作成を通じて行われることになる。
また、この介護保険は、税を主体とした措置制度(福祉サービス)の解体を企図した「保育制度」の廃止が、保護者の猛烈な反発で頓挫、失敗したのを踏まえた、巻き返し策の側面をもっていた。その政策意図は税による保障から「保険主義」への収斂、社会保障の「総合社会保険化」構想の第一歩である。これにより、国費5割の上に、関係者の運動により自治体から上乗せ財源を投入させ、特別養護老人ホームなどで国基準の人員の倍化を達成していた東京都などの先進自治体での入居者「処遇」は雲散霧消することととなり、また措置費の事前入金・事後精算方式から、介護報酬の事後入金方式への変更で、資金繰りに窮した施設が憂き目をみることとなった。
この介護保険は開始前に、公民二階建ての「混合給付」を前提に制度設計が組まれるとして、厚生省(当時)から保険業界に事前レクチャーが密かになされ、それを朝日新聞がスクープするという顛末もあり、混合診療の水先案内として、医療界から強い懸念が示される事態となった。
この発足に前後し、訪問介護、訪問入浴、配食サービスなど、在宅系の第二種社会福祉事業に営利企業の参入が相次いで解禁され、また制度発足を当て込んだ民間の「介護保険商品」の発売も盛んとなる。
*連続する介護報酬マイナス改定の惨禍
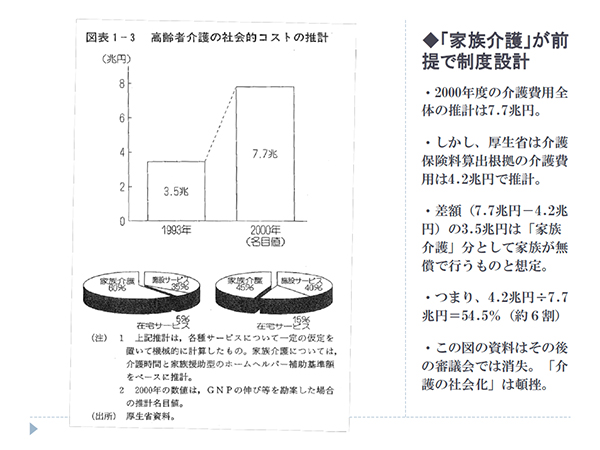
介護保険は加入者の16%の利用(要介護率)を前提に制度設計がなされ、2000年のスタート時点で必要なサービス量の6割程度の整備として、不十分性をもって開始となった。「介護の社会化」「家族介護からの脱却・解消」の政策理念の下、無償労働の家族介護を費用推計し、在宅・施設の介護サービスとともに総額7.7兆円と試算をしたものの、介護サービス事業の未整備を鑑み、過渡的に4.2兆円規模とし設計された。また利用料1割負担も、当初半年間は5%負担、NPO法人のサービスは3%負担とし、ソフトランディングを図った。
当然ながら、加齢に伴う介護を保険給付の主たる対象としたことにより、医療と違い、状態の維持はあっても改善は数少なく、保険給付が嵩んでいくことになる。施設入所を事実上、要介護3以上と制限し在宅シフトをし、当初の「要介護1」を「要支援2」へと見かけ上のランク操作や、身体介護と生活介護の分離など数々の給付縮小の手練手管を弄しても、高齢化率の上昇と重なり、給付増は当たり前の結果となった。
よって、3年に1回の介護報酬は2003年▲2.3%、05年▲1.9%、06年▲0.5%とマイナス改定が連続し、09年3.0%にプラスに転じ、12年1.2%となったものの、00年を起点にした累計は▲0.6%と2000年水準を割り込んでいる。これに重ね15年の改定率が▲2.27%となったことで、累積▲2.85%となる。介護心中、介護虐待は依然、後を絶たず、孤立死は社会問題化するまでになった。
このもと、小規模な訪問介護事業所の倒産が後を絶たず、13年は過去最高の09年水準(東京商工リサーチ)を上回る事態となっている。また、これを背景に患者紹介ビジネスの横行や、供給と需要のミスマッチ、この「谷間」を埋める介護保険外の「お泊りデイ」のようなサービスが跋扈する事態も派生しおり、低報酬政策の徒花が咲いている。
3.2014年「医療・介護」総合確保法
2014年6月18日、医療・介護総合確保法が成立し、「地域包括ケアシステム」作りに向けた体制整備へと動きだした。
医療計画の中に新たに位置付けられた「地域医療構想」は、DPCデータと診療報酬と特定健診の全レセプトのNDB(ナショナルデータ・ベース)、入院受療率、人口流出入率、社会保障人口問題研究所の「将来推計人口」等を駆使し、地域の医療需要を推計し、投入量に応じた高度急性期・急性期・回復期・慢性期の必要病床の算出、5疾病5事業の必要量の算出を行い、データに基づく、病院病床、医療機関の適正配置を行うことになっており、実行に向け着々と歩みを進めている。
また、新たな基金(地域医療介護総合確保基金)904億円の都道府県の配分が決定し、これをもとに(1)医療機関の施設整備(病床機能分化)、(2)在宅医療・介護サービス充実、(3)人材確保・養成を行い、地域の医療・介護の「絵図面」を描き替えることになる。
「地域包括ケアシステム」は中学校区単位(人口1万人、30分圏内)を想定しているが、地方は県庁所在地を除けば、現実性は乏しく、事実上は急激な高齢化と独居化を迎える都心部でのコンパクトシティ作りの一環であり、厚労省幹部もつい最近まで、その旨を強調している。昨今、「誤解」として否定に躍起だが地方は無視されている。
医療・介護総合確保法は新たに市町村による「生活支援サービス」を法的に位置付けたが、これは民間事業者への委託が可能であり、これまで経産省サイドで検討されてきた「保険外サービス市場の活性化」の制度化であり、配食、移動(ガイド)、見守りなどを、「地域包括ケアシステム」の周縁で、「有料」で担う形となる。
当初、多大な期待がかけられた「地域包括支援センター」は、その陣容(職員3人程度)、運営費(4,000万円程度)では、地域包括ケアを必要とする「利用者」のサービスのマネージメントや個別カンファレンスを担うことは、物理的・能力的に不可能であり、その「限界」ゆえに昨今は医師会への「期待」が示されることになっている。しかしながら、医師は後景に控え、医師以外のコメディカルがチームでと、給付費用との関連からか、実効性にも疑問符がつく状況にある。
4.医療・介護連携の現実 「献身」「尽力」と並走する「企業主義」「商業主義」
*医療・介護のネットワーク
現実の医療、介護の現場は、患者、要介護者の要望に応じ、関係者たちが「奮戦」してきた歴史である。いまでこそ、在宅医療の診療報酬が充実しているものの、その萌芽である訪問診療、訪問看護は、その無償の実践の集積に、後追いで80年代後半に報酬評価がされたものであり、24時間の在宅診療支援診療所も、しかりである。
医療・介護のネットワークも、医療機関、介護事業所などの「尽力」と「模索」で、「自力」で連携網を構築してきたのである。その代表例を神奈川県内で挙げれば、「在宅医ネットよこはま」、「病診連携Wの会」などがあり、また地域社会・行政との協働で形作ってきた、横須賀市の在宅医療連携拠点事業の医療介護連携実践がある。
これらネットワークの形成には「能動的」意志を持った医療機関・施設の参加とともに、コーディネーター・世話役を「誰」が務め、連携の形を作っていくかを地域実情に応じて実現しないことには、いくら旗を振っても画餅に帰す。
現在、県内の医療・介護需要とサービス提供量の実態だが、人口10万人あたりの在宅療養支援診療所(「支援診」)の数は8.2(全国10.1)、在宅療養支援病院(「支援病」)の数は0.16(全国0.41)、65歳以上人口千人あたりの療養病床数は6.6(全国10.3)、老人福祉施設定員数は15.2(全国16.2)、老人保健施設定員数9.7(全国11.2)、有料老人ホーム定員数17.9(全国9.9)、サービス付き高齢者住宅定員数3.9(全国5.1)であり、有料老人ホーム定員数は全国有数であるが、それ以外は全国平均をすべて割っており、しかも全国中位の「支援診」を除きすべてが全国下位の水準である。この寂しい現状でも、ネットワークの所在は、行政が一元的に存在は把握しておらず、患者・住民も「暗中模索」状態である。
また、歯科医療機関にあっては、人口10万人あたりの在宅療養支援歯科診療所(「歯援診」)の割合は全体の3.1%(全国5.5%)であり、直近の数字で6.7%と上昇傾向にあるがまだ低い水準にある。地域包括ケアの絵図面にも登場し役割が位置づけられており、歯科疾患と全身疾患管理の観点から、主体的に関与の在り方を深めていくことが求められる。
*営利企業参入がもたらした悪弊「企業主義」「商業主義」 荒らされる医療・介護現場
このような中、介護事業への営利企業参入の「結果」として、「組織」包括ケアともいうべき、施設事業者による自法人での全サービスを揃えた、利用者の「囲い込み」が起きている。また県外の事業者による「越境サービス」により、地域密着の「地域主義」が崩壊。また企業系ケア・マネジャーによる医療機関への「指示・命令」という在宅医療の「主客転倒」、経済優先の「マネー」マネジャー化が目に余る状況も出ている。
更には、社会福祉法人の実質的、企業買収も新聞報道されるほどとなっており、「非営利」を看板にした、他法人の吸収・合併や傘下・系列下の浸透も危惧される。
社会問題化した「患者紹介ビジネス」の跋扈は、診療報酬の極端な切り下げにも関わらず、逆手をとった対応が既に台頭しており、「イタチごっこ」の様相を呈している。
5.提言 ―「濁流」への対抗 誰もが安心して老いるために―
*制度改革の見直しと患者負担・利用者負担の解消
いま金融資産の6割を高齢者が保有しているとされ、先にも触れた「生活支援サービス」が、自助、互助、共助、公助に次ぐ「商助」(みずほ銀行)として「ハゲタカ」のように狙っている。その一方、高齢者300万人が生活保護水準以下で暮らし、生活保護受給70万人以外の230万人は受給をしていない。また独居高齢者は486万人と非常に多い。この「多貧時代」にあって、病気で年間に全く受診できない患者が250万人おり、高齢者から若人まで裾野が広い。
今後、「多死多貧」となることは確実で、富の再分配と必要に応じた給付の実現のため、税制と社会保障の保険料負担を応能主義の徹底、大胆な傾斜負担を社会的に実現するこが喫緊である。
その上で、その実現に至らなくとも、次善的に以下の施策を取り得ることが、「地域包括ケア」のネットワーク作りには不可欠である。
第一は、患者負担、利用者負担の廃止、大胆な定額低廉化により、サービス利用の経済的ハードルを下げることである。代替財源は国庫の投入が第一と考えるが、財政的な均衡をとるのであれば、保険料への上乗せとすること。利用できなければ、医療・介護を一体的に安心して受けることは夢の又夢である。
第二は、病院の入院基本料の在院日数短縮策と在宅復帰率の強化による、一律的な「在宅」への追い出しを改め、実効あるケースワークを強化することである。
第三は、要介護認定は状態像把握の目安に改め、主治医や関係者の声を尊重すること。また支給限度額による給付上限を敷くことなく、「必要性」に応じた給付、弾力的な運用に改めること。
第四に、地域包括ケアの稼働に決定的な、在宅診療へ関与する医師の増加策を図ること。具体的には、各市町村にある夜間休日急患診療所と同様の単位、仕組みで、夜間・休日をカバーする「在宅療養支援診療所」的な、在宅医療の後方拠点を公的に設置し、地域での在宅医療の「後ろ盾」とする。そのことにより開業医が在宅医療に二の足を踏む「24時間、365日対応」との義務感、固定観念の緩和、解放を図り、医療機関の心理的・物理的負担を軽くし、柔軟な参加、関与を促進することである。
第五は、現実に企業参入が組み込まれた中、後戻りはできない中でも、企業主義の是正を図ること。具体的には、越境、囲い込みなど、経済至上のサービス提供に対し、「退場」のルールを設定することである。
第六は、医療・介護のネットワーク化に関する、社会的評価を高める方策(表彰、学校の社会科の見学、家族会との懇談)など工夫を図ることである。
第七は、介護職員の大幅増員に向け、介護報酬の底上げを図るとともに、時間要件達成型の介護報酬の手直し、全産業の平均的賃金水準が実現できるようにすること。また、医療介護の「基金」(地域医療介護総合確保基金)を充実し、弾力的な運用により、大幅な人材育成に資するようにすること。
第八は、ケアプラン策定と介護サービスのマネジメントにあたるケア・マネジャーの独立性を担保し、地域の円滑な連携を促進するため、介護報酬を改め単独事業所の運営が可能な固定報酬と実績比例報酬を組み合わせたものとすること。また利用者の極端な囲い込みや、地域連携の支障を来す事業所へ、市町村の勧告が可能とすること。
第九は、終末におけるあり方に関し、拙速を戒め多様性のある国民的な議論を形成すること。
6.おわりに
団塊の世代の高齢化、2025年問題といわれるが、孤独死や介護難民は、現在進行形の話であり、現場は努力を重ねている。そのことと、現実の需要に「乖離」があることは、常に心苦しく思っている。この解決のためには、在宅医療へ踏み出す医療機関の「数」と、医療・介護を結びつけつる「人材」、そして、社会的・地域的な「具体的支援・関与」が欠かせない。これらの「点」が「線」になり「面」へと、情報交換や経験交流など地域を超えた相乗効果により発展させていくしか「近道」はない。医療界は未来をあきらめていない。この提言を、「叩き台」に叱咤激励をいただき、よりよいネットワーク作りに資する一助となることを期待したい。

「地域包括ケアシステム」への開業医からの提言
神奈川県保険医協会
2015年3月12日
はじめに
2014年6月18日、医療・介護総合確保法(「地域における医療及び介護の総合的な確保を推進するための関係法律の整備等に関する法律」)が成立し、「地域包括ケアシステム」が、「社会保障改革プログラム法」(「持続可能な社会保障制度の確立を図るための改革の推進に関する法律」、以下「プログラム法」と略)に次いで法定化され、改めて法律で位置づけられた。団塊の世代が75歳以上となる「2025年問題」を抱え、住まい・医療・介護・予防・生活支援が一体的に提供される地域包括ケアシステムの構築に向け、いま地域医療構想(ビジョン)策定と2014年度904億円が計上された新たな「基金」(「地域医療介護総合確保基金」)の活用をめぐり、介護保険創設「前夜」を彷彿とさせる「狂騒」が繰り広げられている。
近い将来の問題とされている、この医療・介護体制の確立は、いま現在も、またこれまでの過去からも、この国において問題であり、この狂騒の下、幻想に終わらぬよう、第一線医療を担い、実践してきた開業医団体として、この国の医療・介護問題を俯瞰し、実効的な施策の提言をし、一石を投じたい。
1.法定化された「地域包括ケアシステム」と団塊の世代の高齢化
*「地域包括ケア」と「2025年問題」
「地域包括ケアシステム」は、介護保険法や社会保障制度改革推進法(2012年)に、その文言・定義規定はなく、一昨年(2013年)成立の「プログラム法」で初めて定義され、2014年6月18日成立の医療・介護総合確保法でも全く同じ法文でその定義を踏襲し規定されている。そこでは「地域包括ケアシステム」とは、「地域の実情に応じて、高齢者が可能な限り住み慣れた地域でその有する能力に応じて自立した日常生活を営むことができるよう、医療、介護、介護予防(要介護状態若しくは要支援状態となることの予防又は要介護状態若しくは要支援状態の軽減若しくは悪化の防止をいう)住まい及び自立した日常生活の支援が包括的に確保される体制」とされている。「システム」とはいうものの「制度」や「体系」として機能させる「骨組み」や「担保」措置は法律上、何もない。狐につままれた感があり、曖昧模糊としている。
実態上、これは各々の分野の関係者、公民の機関、施設、事業者、企業による、「ネットワーク」であり、その構築を関係者の努力で行うこと、その中でどのセクターが主導権を握り、覇権を取るのかが、否が応でも社会的課題として突き付けられる、その構図の中にある、といったところにある。
「2025年問題」とは何か。団塊の世代が75歳以上となる2025年は、高齢化率30%と10年前の予測を上回る速度で世界が経験したことがない高齢化を迎える。一方国家は、1,000兆円を超す巨額の借金財政を抱え、医療・介護など社会的資源・供給サービスが不足することは必至とみられている。
また、80年代の「一極集中」により、団塊の世代の多くが首都圏で高齢化を迎えるが、単身世帯の増加(10年現在1,679万世帯、一般世帯(社会福祉施設等に住む世帯を除いた世帯)の32.4%<総務省統計局>)が近年、際立っており、経済困窮やコミュニティからの孤立が重なり、「孤独死」が相当数に上るとみられている。2025年には年間死亡者数がいまの120万人から154万人の時代(内閣府「高齢社会白書」H26年版:ピーク2040年167万人)となり、その看取りがより顕在化していくことになる。
これらが、先鋭化し社会的に放置できない問題となることが必定であり、社会保障の給付と負担のバランスをどうするのか?が「2025年問題」である。
そして、それに対応するため極力、「ハコモノ」に頼らず、自らの棲家で地域社会の資源を活用し最期を迎えるネットワーク作りが「地域包括ケアシステム」である。
「2025年問題」をターゲットに「地域包括ケアシステム」を整備するという「目標」と「課題設定」が政府によりなされているが、既に喫緊の課題となっている。
患者の退院強要や、福祉施設の莫大な数の入所待ち、医療・介護サービスの利用制限は、昔から日常的なことであり、住まい・医療・介護・予防・生活支援が一体的に提供され地域で十分な最期を迎えるというのは、常に覚束ない状況にある。
「孤独死」は、最近は、かなりの数となり社会的にも認識されるほどになっているが、2000年代の北九州市の「おにぎりたべたい」と残して餓死された例よりも前、90年代中葉から一向に止まない。
昨今は、家族の連絡がつかない、ホームレスや多額債務などの事情を含む居所不明者が1万人、認知症などの行方不明が1万人に及ぶことが明るみになり、社会的に意識されるに至っている。
高齢者以外にも、児童虐待や家庭内暴力からの避難のため、居所不明となっている人々も数千単位でいる実態も最近は、浮彫りとなるなど、社会サービスが届いていない、社会から隔絶された存在への対応も課題となっている。
*モデルなき高齢社会の地域・介護連携と、「地域包括ケアシステム」の登場
未曽有の高齢化に際し、日本社会は「地域包括ケアシステム」のモデルを持ち合わせていない。経団連など財界は、2000年代初頭に「在宅死4割」を自らの社会保障政策として提唱し、社会保障へ供出する保険料の削減を企図し、「在宅化」を強力に政府に要請しはじめてきた。
一方、医療機関の献身的な実践が評価され、1986年の寝たきり老人訪問診療料の導入を皮切りに、診療報酬上の在宅医療の充実が図られ、医療法上の医療提供の「場」として92年に「在宅」が位置づき、ハイテク在宅医療機器の開発やMOSS協議での米国要望などもあいまって、総合的な在宅医療体系へと発展し、今日に至っている。
政府も医療費抑制の「財政上の理由」と、患者希望と医療者の意欲など「医療上の必要性」のバランスをとりながら、在宅に向ける施策を進めてきた。
高齢者福祉施策は、一部「介護保険」へと姿を変え、予防・健康づくり施策は保健所機能の弱体化や、基本健診の廃止によるメタボに特化した健診へと変わり、各分野の施策の「不均衡」「不整合」な改革の下、医療・介護・予防などの有機的連携を「社会システム」として成功させている例はほとんどない。
このような中、2009年に三菱UFJリサーチ&コンサルティング株式会社による「地域包括ケア研究会報告書」(老人保健局の委託事業)が公表され、「地域包括ケアシステム」の言葉が公式な議論の俎上に上ることになる。中学校区(人口1万人単位)、30分圏域のエリアが示され、医療・介護・福祉等の一体的提供が2025年向けて唱えられるこの研究会は2010年、2013年と、報告書を出すが、「拠点」となるべき団体は、昨今、医師会の運営する在宅医療連携拠点とされ、当初あった地域包括ケアセンターや薬局などは、実効性の観点から、完全に消えている。
この地域包括ケアシステムの「実験場」「先行例」として、辻哲夫・元厚労事務次官が主導する千葉県柏市の豊四季団地での柏プロジェクトが有名である。1964年にURが作ったこの団地の高齢化率は40%。ここでは、柏市、東京大学高齢社会総合研究機構、都市再生機構の三者による「柏市豊四季台地域高齢社会総合研究会」による地域包括ケアシステムによる長寿のまちづくりの実践だけでなく、これを包含する、「柏の葉スマートシティ構想」、つまり産官学共同による都市再開発が繰り広げられてもいる。
厚労省としては、2011年、2012年と医療・介護が連携する在宅医療連携拠点事業を全国105か所で、様々なタイプの地域モデル作りを実施しているが、その「戦績」は芳しいものは聞こえてきていない。
*「一体改革」の絵図面
2025年に向け、2012年の診療報酬・介護報酬の同時改定に次ぐ第二弾として2014年度診療報酬改定(実質▲1.26%)が実施され、7対1入院基本料算定病院の「篩い落し」が始まったが、病院全体の病床数の削減は企図されていない。「杯型」から「ヤクルト型」へと、診療報酬上の病床分布を変形させることが印象に強いが、医療法上の病床は「一体改革」の計画の上では、病床数それ自体を減らすことは織り込んでいない。団塊の世代の高齢化に応じ、病院や福祉施設などの「ハコモノ」を増やすことはせず、サービス付き高齢者住宅を含む在宅サービスを増やそうとしており、現在、直線状に伸びている需要に比して、「ハコモノ」の供給が足りず、「乖離」が大きくなる。ざっくりいうと、ハコモノ100万人分に対して、年間154万人の死亡時代では、現在を上回る54万人は必ず在宅で亡くなるということになる。
2.介護保険への「期待」と「過熱」、「裏意図」を振り返る
*介護保険前史
今日の「地域包括ケア」の狂騒をみるにつけ、介護保険のスタート時点のような既視感があるが、そもそも介護保険以前の高齢者福祉を振り返ってみる。
「家族の介護は美徳」とする思想、風潮が圧倒的に支配的な日本社会にあって、1973年に老人医療無料制度に圧されるようにして老人福祉法が改定される。しかし、拠出金方式の老健法による財政基盤の確立により、"医療が福祉を肩代わりする"システムが誕生することになる。それは主に施設福祉を入院に代替させた。それまでの実態的な老人病院を、診療報酬制度の中で規定し認め(83年)、老人保健施設創設(87年)、介護力強化型病院新設(90年)、老人病院の拡大(92年)、療養型病床群創設(93年)と、90年代末まで続いてきたが、2000年に施行された介護保険を機に、これら実態的な福祉施設を医療から切り離す点数誘導がなされていくことになる。
施設福祉は、74年に措置制度の内容が完成するが職員の配置水準の充実などが放置された。それを住民運動や現場努力により東京都や川崎市などで国の人員水準の倍の配置を「助成」させるなどの成果を勝ち取り部分的、地域的な拡充が図られてきたが、全国一律基準の保険方式による介護保険により、全て水泡に帰してしまった。
また在宅福祉は、法的根拠をもった事業として位置づけられるのは、1990年の福祉八法の改定をまってである。しかもそれは市町村の義務ではなく「任意」な事業であり、「国庫負担金」の裏付けはなく、あくもでも補助金での事業とされ位置づけの低いものであった。この見直しの政府の「約束」も93年に反故にされる―という貧弱な施策が取られ続けたのである。
ただ、80年代から要介護老人の急増や、老老介護、介護心中、介護殺人などが社会問題化し、北欧の寝たきりのいない高齢者福祉などの紹介もあり、政府も「寝たきり老人ゼロ作戦」、「老人福祉計画」(ゴールドプラン)、新ゴールドプラン、高齢者保健福祉計画と、矢継ぎ早に「年次」と「目標」のプランを公表した。しかし「方法論」の欠如ゆえ、大きな成果につながるものもなく、高齢者福祉対策名目で導入された「消費税」の露払い以上のものにはなりえなかった。
これが、右肩上がりの日本経済の成長の終焉、アジアの大競争時代への突入のもと、企業の業績が悪化。バブル期の各組合健保の順風な財政状況を当て込んだ、老人保健制度が暗礁に乗り上げる。
かたや、「連合」の労組が要介護者への家族による肉体的、言語的、精神的な虐待の実態調査を公表し社会的に大きなインパクトを与え(95年)、介護の社会化への機運、より社会化された制度設立の機運がそれを前後し高まり、介護保険創設に向けた厚労省の審議会での議論が93年から始まる。
老人福祉法改正(福祉元年)以前にすでに、寝たきり1年以上が78.8%、3年以上が46.7%を占め家族介護では限界(1968年調査)だったが、遂に現実を見据えた制度構築に、財政問題をセットにし歩むことになる。
おりしも、世界的には生活保護の増大への対策からドイツやオランダで介護保険を発足させたことも大きく左右している。
この当時、福祉・介護の先進地域として脚光を浴びたのが、地域包括ケアシステムの「萌芽」である、医師の山口昇氏を中心とする広島県御調町の、医療・福祉・保健の一体的とりくみであり、また長野県諏訪地方の、農村医学を基盤とした、若月・鎌田医師らの地域実践である。
*不十分な財源での「介護保険」
介護保険はスタートまで、「保険方式」か「税(保障)方式」の採用、対象年齢、障害者介護への拡大など多岐に亘る論点と議論が、審議会を超え広く社会的には十分には行われず、いわば見切り発車的にスタートをした。よって当初、必要な介護サービスの60%しか満たせないとなった。
また、利用者の負担も1割負担ではなく、在宅介護サービスは5%負担で、NPO法人の提供するサービスは3%負担とし、利用のハードルを低くする変則的実施となった。現在とは隔世の感があるが、制度の浸透へ、厚生労働省の必死さが伺える。
このスタートで、問題が大きいのは訪問介護サービスへの営利企業の参入である。それ以前から、規制改革委員会(いまの規制改革会議の前身)の要望に応え、配食、訪問入浴、訪問介護など順次、企業参入に部分的に道を開いてきていたが、その多くは勝算がなかった。ところが介護保険を機に参入解禁となり本格的に訪問介護事業に企業が乗り出してくる。しかもそれは、セコムやニチイ、コムスンなど異業種大手であり、一気に全国展開するも、採算なしとみるや、その地域から即座に撤退するという企業の本性を如実に社会が知るところとなった。
*介護保険に秘められた思惑
高齢者福祉の手厚い北欧は、税金による保障方式をとっており、これを「老いによる介護」という加齢現象を「リスク」ととらえ、負担への反対給付である「保険方式」の採用へは、当会はじめ批判と疑問が多くあった。
しかし、この北欧の事例を紹介した、朝日新聞記者の大熊一夫・由紀子氏夫妻(当時)らによる「サービス主体の増加が見込める」との「転向」「変質」、共産党の聴濤 弘・政策委員長による「次善の策」発言と介護保険の容認により、小沢一郎氏率いる当時の最大野党「新進党」が「あの、共産党が賛成するのか」と、政治的な風が一気に代わり政治合意が形成され、成立の運びとなる。
この介護保険創設は、故滝上宗次郎氏(グリーン東京社長)が看破したように、老人保健制度の延命策、つまり新たな保険料負担という「財政ポケット」を政府が手に入れることであり、米国HMOで採用され日本に紹介されるようになった「管理医療」、「マネージドケア」の先鞭であった。それは、保険証1枚で医師の自由裁量の下、診療を受けるのと違い、状態像のランクに応じた「給付限度額」の設定と、ケア・マネジャーによる限度額の範囲内でのサービスの組み合わせ、「給付計画」の作成を通じて行われることになる。
また、この介護保険は、税を主体とした措置制度(福祉サービス)の解体を企図した「保育制度」の廃止が、保護者の猛烈な反発で頓挫、失敗したのを踏まえた、巻き返し策の側面をもっていた。その政策意図は税による保障から「保険主義」への収斂、社会保障の「総合社会保険化」構想の第一歩である。これにより、国費5割の上に、関係者の運動により自治体から上乗せ財源を投入させ、特別養護老人ホームなどで国基準の人員の倍化を達成していた東京都などの先進自治体での入居者「処遇」は雲散霧消することととなり、また措置費の事前入金・事後精算方式から、介護報酬の事後入金方式への変更で、資金繰りに窮した施設が憂き目をみることとなった。
この介護保険は開始前に、公民二階建ての「混合給付」を前提に制度設計が組まれるとして、厚生省(当時)から保険業界に事前レクチャーが密かになされ、それを朝日新聞がスクープするという顛末もあり、混合診療の水先案内として、医療界から強い懸念が示される事態となった。
この発足に前後し、訪問介護、訪問入浴、配食サービスなど、在宅系の第二種社会福祉事業に営利企業の参入が相次いで解禁され、また制度発足を当て込んだ民間の「介護保険商品」の発売も盛んとなる。
*連続する介護報酬マイナス改定の惨禍
介護保険は加入者の16%の利用(要介護率)を前提に制度設計がなされ、2000年のスタート時点で必要なサービス量の6割程度の整備として、不十分性をもって開始となった。「介護の社会化」「家族介護からの脱却・解消」の政策理念の下、無償労働の家族介護を費用推計し、在宅・施設の介護サービスとともに総額7.7兆円と試算をしたものの、介護サービス事業の未整備を鑑み、過渡的に4.2兆円規模とし設計された。また利用料1割負担も、当初半年間は5%負担、NPO法人のサービスは3%負担とし、ソフトランディングを図った。
当然ながら、加齢に伴う介護を保険給付の主たる対象としたことにより、医療と違い、状態の維持はあっても改善は数少なく、保険給付が嵩んでいくことになる。施設入所を事実上、要介護3以上と制限し在宅シフトをし、当初の「要介護1」を「要支援2」へと見かけ上のランク操作や、身体介護と生活介護の分離など数々の給付縮小の手練手管を弄しても、高齢化率の上昇と重なり、給付増は当たり前の結果となった。
よって、3年に1回の介護報酬は2003年▲2.3%、05年▲1.9%、06年▲0.5%とマイナス改定が連続し、09年3.0%にプラスに転じ、12年1.2%となったものの、00年を起点にした累計は▲0.6%と2000年水準を割り込んでいる。これに重ね15年の改定率が▲2.27%となったことで、累積▲2.85%となる。介護心中、介護虐待は依然、後を絶たず、孤立死は社会問題化するまでになった。
このもと、小規模な訪問介護事業所の倒産が後を絶たず、13年は過去最高の09年水準(東京商工リサーチ)を上回る事態となっている。また、これを背景に患者紹介ビジネスの横行や、供給と需要のミスマッチ、この「谷間」を埋める介護保険外の「お泊りデイ」のようなサービスが跋扈する事態も派生しおり、低報酬政策の徒花が咲いている。
3.2014年「医療・介護」総合確保法
2014年6月18日、医療・介護総合確保法が成立し、「地域包括ケアシステム」作りに向けた体制整備へと動きだした。
医療計画の中に新たに位置付けられた「地域医療構想」は、DPCデータと診療報酬と特定健診の全レセプトのNDB(ナショナルデータ・ベース)、入院受療率、人口流出入率、社会保障人口問題研究所の「将来推計人口」等を駆使し、地域の医療需要を推計し、投入量に応じた高度急性期・急性期・回復期・慢性期の必要病床の算出、5疾病5事業の必要量の算出を行い、データに基づく、病院病床、医療機関の適正配置を行うことになっており、実行に向け着々と歩みを進めている。
また、新たな基金(地域医療介護総合確保基金)904億円の都道府県の配分が決定し、これをもとに(1)医療機関の施設整備(病床機能分化)、(2)在宅医療・介護サービス充実、(3)人材確保・養成を行い、地域の医療・介護の「絵図面」を描き替えることになる。
「地域包括ケアシステム」は中学校区単位(人口1万人、30分圏内)を想定しているが、地方は県庁所在地を除けば、現実性は乏しく、事実上は急激な高齢化と独居化を迎える都心部でのコンパクトシティ作りの一環であり、厚労省幹部もつい最近まで、その旨を強調している。昨今、「誤解」として否定に躍起だが地方は無視されている。
医療・介護総合確保法は新たに市町村による「生活支援サービス」を法的に位置付けたが、これは民間事業者への委託が可能であり、これまで経産省サイドで検討されてきた「保険外サービス市場の活性化」の制度化であり、配食、移動(ガイド)、見守りなどを、「地域包括ケアシステム」の周縁で、「有料」で担う形となる。
当初、多大な期待がかけられた「地域包括支援センター」は、その陣容(職員3人程度)、運営費(4,000万円程度)では、地域包括ケアを必要とする「利用者」のサービスのマネージメントや個別カンファレンスを担うことは、物理的・能力的に不可能であり、その「限界」ゆえに昨今は医師会への「期待」が示されることになっている。しかしながら、医師は後景に控え、医師以外のコメディカルがチームでと、給付費用との関連からか、実効性にも疑問符がつく状況にある。
4.医療・介護連携の現実 「献身」「尽力」と並走する「企業主義」「商業主義」
*医療・介護のネットワーク
現実の医療、介護の現場は、患者、要介護者の要望に応じ、関係者たちが「奮戦」してきた歴史である。いまでこそ、在宅医療の診療報酬が充実しているものの、その萌芽である訪問診療、訪問看護は、その無償の実践の集積に、後追いで80年代後半に報酬評価がされたものであり、24時間の在宅診療支援診療所も、しかりである。
医療・介護のネットワークも、医療機関、介護事業所などの「尽力」と「模索」で、「自力」で連携網を構築してきたのである。その代表例を神奈川県内で挙げれば、「在宅医ネットよこはま」、「病診連携Wの会」などがあり、また地域社会・行政との協働で形作ってきた、横須賀市の在宅医療連携拠点事業の医療介護連携実践がある。
これらネットワークの形成には「能動的」意志を持った医療機関・施設の参加とともに、コーディネーター・世話役を「誰」が務め、連携の形を作っていくかを地域実情に応じて実現しないことには、いくら旗を振っても画餅に帰す。
現在、県内の医療・介護需要とサービス提供量の実態だが、人口10万人あたりの在宅療養支援診療所(「支援診」)の数は8.2(全国10.1)、在宅療養支援病院(「支援病」)の数は0.16(全国0.41)、65歳以上人口千人あたりの療養病床数は6.6(全国10.3)、老人福祉施設定員数は15.2(全国16.2)、老人保健施設定員数9.7(全国11.2)、有料老人ホーム定員数17.9(全国9.9)、サービス付き高齢者住宅定員数3.9(全国5.1)であり、有料老人ホーム定員数は全国有数であるが、それ以外は全国平均をすべて割っており、しかも全国中位の「支援診」を除きすべてが全国下位の水準である。この寂しい現状でも、ネットワークの所在は、行政が一元的に存在は把握しておらず、患者・住民も「暗中模索」状態である。
また、歯科医療機関にあっては、人口10万人あたりの在宅療養支援歯科診療所(「歯援診」)の割合は全体の3.1%(全国5.5%)であり、直近の数字で6.7%と上昇傾向にあるがまだ低い水準にある。地域包括ケアの絵図面にも登場し役割が位置づけられており、歯科疾患と全身疾患管理の観点から、主体的に関与の在り方を深めていくことが求められる。
*営利企業参入がもたらした悪弊「企業主義」「商業主義」 荒らされる医療・介護現場
このような中、介護事業への営利企業参入の「結果」として、「組織」包括ケアともいうべき、施設事業者による自法人での全サービスを揃えた、利用者の「囲い込み」が起きている。また県外の事業者による「越境サービス」により、地域密着の「地域主義」が崩壊。また企業系ケア・マネジャーによる医療機関への「指示・命令」という在宅医療の「主客転倒」、経済優先の「マネー」マネジャー化が目に余る状況も出ている。
更には、社会福祉法人の実質的、企業買収も新聞報道されるほどとなっており、「非営利」を看板にした、他法人の吸収・合併や傘下・系列下の浸透も危惧される。
社会問題化した「患者紹介ビジネス」の跋扈は、診療報酬の極端な切り下げにも関わらず、逆手をとった対応が既に台頭しており、「イタチごっこ」の様相を呈している。
5.提言 ―「濁流」への対抗 誰もが安心して老いるために―
*制度改革の見直しと患者負担・利用者負担の解消
いま金融資産の6割を高齢者が保有しているとされ、先にも触れた「生活支援サービス」が、自助、互助、共助、公助に次ぐ「商助」(みずほ銀行)として「ハゲタカ」のように狙っている。その一方、高齢者300万人が生活保護水準以下で暮らし、生活保護受給70万人以外の230万人は受給をしていない。また独居高齢者は486万人と非常に多い。この「多貧時代」にあって、病気で年間に全く受診できない患者が250万人おり、高齢者から若人まで裾野が広い。
今後、「多死多貧」となることは確実で、富の再分配と必要に応じた給付の実現のため、税制と社会保障の保険料負担を応能主義の徹底、大胆な傾斜負担を社会的に実現するこが喫緊である。
その上で、その実現に至らなくとも、次善的に以下の施策を取り得ることが、「地域包括ケア」のネットワーク作りには不可欠である。
第一は、患者負担、利用者負担の廃止、大胆な定額低廉化により、サービス利用の経済的ハードルを下げることである。代替財源は国庫の投入が第一と考えるが、財政的な均衡をとるのであれば、保険料への上乗せとすること。利用できなければ、医療・介護を一体的に安心して受けることは夢の又夢である。
第二は、病院の入院基本料の在院日数短縮策と在宅復帰率の強化による、一律的な「在宅」への追い出しを改め、実効あるケースワークを強化することである。
第三は、要介護認定は状態像把握の目安に改め、主治医や関係者の声を尊重すること。また支給限度額による給付上限を敷くことなく、「必要性」に応じた給付、弾力的な運用に改めること。
第四に、地域包括ケアの稼働に決定的な、在宅診療へ関与する医師の増加策を図ること。具体的には、各市町村にある夜間休日急患診療所と同様の単位、仕組みで、夜間・休日をカバーする「在宅療養支援診療所」的な、在宅医療の後方拠点を公的に設置し、地域での在宅医療の「後ろ盾」とする。そのことにより開業医が在宅医療に二の足を踏む「24時間、365日対応」との義務感、固定観念の緩和、解放を図り、医療機関の心理的・物理的負担を軽くし、柔軟な参加、関与を促進することである。
第五は、現実に企業参入が組み込まれた中、後戻りはできない中でも、企業主義の是正を図ること。具体的には、越境、囲い込みなど、経済至上のサービス提供に対し、「退場」のルールを設定することである。
第六は、医療・介護のネットワーク化に関する、社会的評価を高める方策(表彰、学校の社会科の見学、家族会との懇談)など工夫を図ることである。
第七は、介護職員の大幅増員に向け、介護報酬の底上げを図るとともに、時間要件達成型の介護報酬の手直し、全産業の平均的賃金水準が実現できるようにすること。また、医療介護の「基金」(地域医療介護総合確保基金)を充実し、弾力的な運用により、大幅な人材育成に資するようにすること。
第八は、ケアプラン策定と介護サービスのマネジメントにあたるケア・マネジャーの独立性を担保し、地域の円滑な連携を促進するため、介護報酬を改め単独事業所の運営が可能な固定報酬と実績比例報酬を組み合わせたものとすること。また利用者の極端な囲い込みや、地域連携の支障を来す事業所へ、市町村の勧告が可能とすること。
第九は、終末におけるあり方に関し、拙速を戒め多様性のある国民的な議論を形成すること。
6.おわりに
団塊の世代の高齢化、2025年問題といわれるが、孤独死や介護難民は、現在進行形の話であり、現場は努力を重ねている。そのことと、現実の需要に「乖離」があることは、常に心苦しく思っている。この解決のためには、在宅医療へ踏み出す医療機関の「数」と、医療・介護を結びつけつる「人材」、そして、社会的・地域的な「具体的支援・関与」が欠かせない。これらの「点」が「線」になり「面」へと、情報交換や経験交流など地域を超えた相乗効果により発展させていくしか「近道」はない。医療界は未来をあきらめていない。この提言を、「叩き台」に叱咤激励をいただき、よりよいネットワーク作りに資する一助となることを期待したい。



