神奈川県保険医協会とは
開業医を中心とする保険医の生活と権利を守り、
国民の健康と医療の向上を目指す
TOP > 神奈川県保険医協会とは > 私たちの考え > 2022/6/14 政策部長談話 「医療費抑制に重心をおく『かかりつけ医』の制度化に反対する」
2022/6/14 政策部長談話 「医療費抑制に重心をおく『かかりつけ医』の制度化に反対する」
医療費抑制に重心をおく「かかりつけ医」の制度化に反対する
神奈川県保険医協会
政策部長 磯崎 哲男
かかりつけ医の制度整備が焦点へ
6月7日、「骨太の方針2022」に「かかりつけ医機能が発揮される制度整備を行う」と盛り込まれた。5月25日の財政制度等審議会の春の「建議」では、医療費抑制の文脈で「かかりつけ医の制度化に取り組んでいかなければならない」と踏み込んでいた。自民党の事前審査段階で異論が噴出したが「検討する」等の表現変更はなく、政府の強い姿勢が滲んでいる。われわれは、医療費抑制の梃としての「かかりつけ医」の法制化、制度化は、世界に冠たる皆保険制度を揺るがすと考え、これに強く反対する。
自民党の自見参院議員も、制度化議論の拙劣を指弾 通常医療と感染症医療の峻別に論及
「かかりつけ医」の制度化を巡り、昨年来、コロナ禍を奇貨とした作為的な誘導議論が財政審で展開されてきた。発熱外来の未公表や発熱患者の診療拒否の一事を全体に敷衍した議論や、典型は「我が国医療保険制度の金看板とされてきたフリーアクセスは、肝心な時に十分に機能しなかった」との指摘である。しかし、コロナ禍では通常の医療から、感染症法による医療に切り替わり、保健所の管理下での行政医療となる。昨年末の財政審の冬の「建議」に際し、当協会は仔細に指摘したが一向にやまない。
さすがに5月30日、参院予算委員会で自民党の自見はなこ参院議員が、全世代型社会保障構築会議の中間整理(5/17)のコロナ禍で「かかりつけ医機能などの地域医療の機能が十分作動せず総合病院に大きな負荷がかかるなどの課題に直面した」との記載を取り上げ「大変残念に思い、驚いた」と吐露。法律に基づき「政府が保健所に入院調整をさせたり、感染対策の観点から発熱外来の限定を行ったりした。だから、そもそもかかりつけ医へのフリーアクセスを制限したのは政府。これは感染症の感染拡大の対策として取られた措置であり、結果として20年にわたり予算が削られて人員不足や機能が弱体化していた保健所がパンクをしてしまった。コロナ禍において入院困難事例や受診困難事例が生じたことは本当に残念なことだが、これをかかりつけ医をはじめとする医療側の責任とするのは、私は大きな誤りであると」、岸田首相に鋭く質している。これが実相であり、財政審等の指摘は的外れの難論である。
財務省の「かかりつけ医」制度化は、英国型の登録医制の導入
財務省の考える「制度化」の中身は、①地域の医師、医療機関等と協力している、②休日や夜間も患者に対応できる体制を構築している、③在宅医療を推進しているといった「かかりつけ医」機能の「要件」を「法制上」明確化し、機能を装備した医療機関を「かかりつけ医」として「認定」し、利用希望者による「事前登録・医療情報登録」とする仕組みである。オブラートに包んでいるが、想定の下地は2016年10月にでた原案、①患者が指定、②保険者へ登録、③「かかりつけ医」以外の受診の際に「紹介状」がない場合は「定額負担」を上乗せ、④「かかりつけ医」は他機関も含め受診状況の把握や紹介・連携、全人的な医療の提供、⑤24時間対応や患者の特定疾病の有無や年齢要件は問わない、⑥1人の患者につき 1 カ所での包括払い報酬の算定、である。企図は医師と患者が「1対1」関係の英国型の家庭医、「登録医」の導入である。6年前は医療界の反対で「見送り」となったが、再燃した格好である。
医療界は任意性の「かかりつけ医」の定着・普及と研修制度で能力向上へ
医療界は、新専門医制度、「総合診療医」の検討議論の最中、2013年8月8日に日本医師会と四病院団体協議会の合同提言で、「かかりつけ医」は「なんでも相談できる上、最新の医療情報を熟知して必要な時には専門医、専門医療機関を紹介でき、身近で頼りになる地域医療、保健、福祉を担う総合的な能力を有する医師」と初めて「定義」づけをしている。「相談」、「紹介」、「医療・保健・福祉の総合能力」がキーワードであり、地域包括ケアシステムの中心的な役割の担い手として位置づけている。
その上で、かかりつけ医「機能」に触れ、①患者の生活背景の把握、専門性を超える際は地域の医療機関等と協力した解決策提供、②最善な医療継続へ地域の医療機関等との情報共有、休日・夜間対応の体制構築、③健康相談、健診・がん検診、母子保健、学校保健、産業保健への参加と保健・介護・福祉関係者との連携、在宅医療の推進、④適切な情報提供、としている。
この「かかりつけ医」の普及・定着と、「機能」の強化を医療界は提唱し、強制ではない、任意性での推進を図ってきた。患者・国民へは新聞等による啓発をし、医療側へはフォーマルな教育プログラムとして日医の「かかりつけ医機能研修制度」などを敷き、能力向上に努めてきている。
「かかりつけ医」のネーミングの不思議と同床異夢
1987年の家庭医懇談会で制度化が唱えられた「家庭医」構想は、医療界の猛反発で頓挫して以降、「禁句」となっており、替わって「かかりつけ医」が政策論において、政府や医療側で汎用されてきた。
「かかりつけ医」は受診行動を軸とした患者主体の用語である。「かかる」+「つけ」が「かかりつけ」であり、前者は「世話になる」、後者は「常にそのことをしなれている」の意の接尾辞である。つまり、継続的ないしは断続的な受診が「かかりつけ」であり、「かかりはじめ」でカルテが作成されても、複数回以上の受診により、医師―患者間の信頼関係が構築されて初めて「かかりつけ医」と呼びうる医師になるのである。医療提供側と患者側の双方の相思相愛があっての「かかりつけ医」である。受診がなければ、「かかりつけ医」はそもそも存在しないのである。ゆえに健康な若年層は「かかりつけ医」を持ちえない。
よって、疾病状況に応じ、高血圧で循環器科、白内障で眼科、膝疾患で整形外科と、場合によっては3人の「かかりつけ医」をもつ患者もいる。財務省等が想定する認定「かかりつけ医」も専門領域に患者を紹介するので、患者にとっては紹介先の医療機関が、紹介後には「かかりつけ医」となっていく。
この受診動態と医療機関の機能・能力の問題が混在・混同したままのネーミングで政策論がかわされるため、奇妙な話となり「「かかりつけ医」はどこにいるのかわからない」などの倒錯が起きている。いま政策論での焦点、「かかりつけ医」の制度化は1対1型の人頭制診療報酬の「登録医」の導入である。
「相談」機能には対価が必須 「紹介」「連携」は既に頻繁に実施
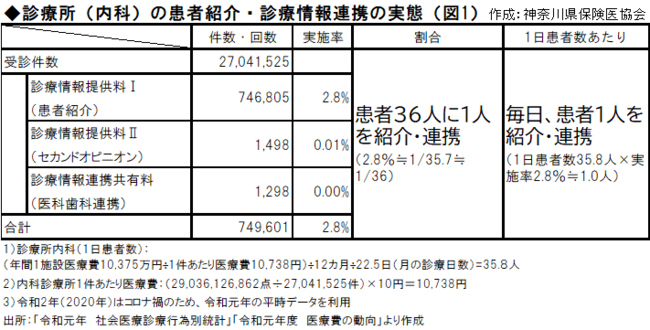
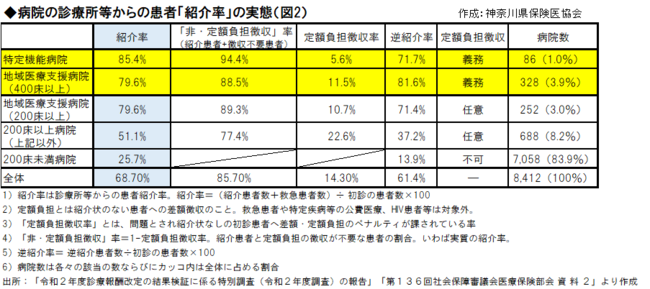
制度化では、医療界の定義も踏まえ、登録医による「相談」や「紹介」に重きがおかれている。しかし、現実は、診察時の「相談」以外に、「相談」のみ自由料金で行うことは稀である。疾病が前提の保険診療では相談のみは給付対象ではない。健康相談を登録医の要件とするならば、それへの保険給付は必須となる。「紹介」は、いまどうなっているか。診療情報提供料や診療情報連携共有料が指標となる。実に診療所・内科では毎日誰かしらの、患者紹介・連携を行っている(図1)。専門医療機関へ紹介する診診連携、病診連携は現実社会では頻繁になされており、病院の紹介率の数字の高さを見れば、自明である(図2)。緩やかなゲートキーパー機能は、診療所は既に実装している。これを殊更、1対1関係の登録医経由とすることは、社会を混乱させる。登録医制となれば英国同様、予約制となり、場合によっては受診までに数日を要し、紹介先に繋ぐまでに治療時機を失してしまう。感染症など急性期疾患では猶更である。開業医全体から選抜して国が登録医を認定するため、医療の「入り口」が狭まるためである。
医療費抑制プラス「登録医」で、医療の質、アクセスは悪化する 皆保険が揺らぐ
いま高齢者医療費は総医療費の1/3を占め12兆円である。かつて医師・患者1対1型の後期高齢者診療料6,000円(月)があった。いま患者1人当たり医療費は月に外来で14,450円、診療所に限ると10,821円(「令和2年社会医療診療行為別統計」)である。財務省等が範とする英国の家庭医(GP)は、完全な人頭制報酬ではなく、住民登録データ等を考慮した人頭払いの包括報酬(Global Sum)を中心に、出来高払いの高度サービス報酬(Enhanced Services)、疾病別の成果報酬(Quality and Outcomes Framework)の3つで構成されている。その水準は日本の外来医療費と同程度である。よって、登録医の診療報酬水準を下げるか、登録医以外の医療機関の診療報酬を下げない限り、期待する医療費抑制はなしえない。これでは医療の質の低下となる。2024年の勤務医の働き方改革による、第一線医療への患者「移動」も今後ある。登録医制で「受診待機」が増嵩すれば、医療からいま以上に患者が零れ落ち、皆保険制度が揺らぐ。患者本位ではない。われわれは現行の医療提供体制と皆保険制度を揺るがす、「かかりつけ医」の制度化に反対する。
2022年6月14日
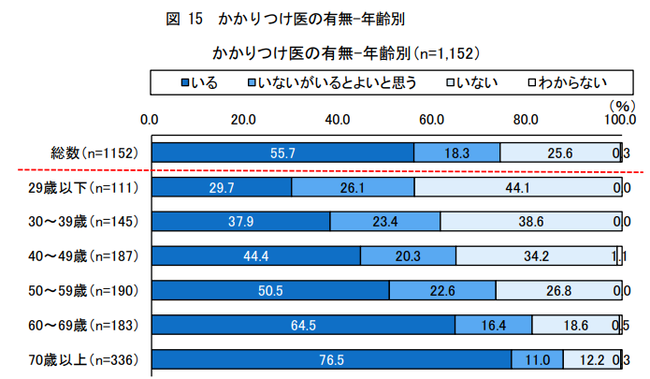
<参考>「かかりつけ医」の有無の意識調査 (日本医師会総合政策研究機構調査より)
出所:日医総研ワーキングペーパーNO466「日本の医療に関する意識調査2022年臨時中間調査」
医療費抑制に重心をおく「かかりつけ医」の制度化に反対する
神奈川県保険医協会
政策部長 磯崎 哲男
かかりつけ医の制度整備が焦点へ
6月7日、「骨太の方針2022」に「かかりつけ医機能が発揮される制度整備を行う」と盛り込まれた。5月25日の財政制度等審議会の春の「建議」では、医療費抑制の文脈で「かかりつけ医の制度化に取り組んでいかなければならない」と踏み込んでいた。自民党の事前審査段階で異論が噴出したが「検討する」等の表現変更はなく、政府の強い姿勢が滲んでいる。われわれは、医療費抑制の梃としての「かかりつけ医」の法制化、制度化は、世界に冠たる皆保険制度を揺るがすと考え、これに強く反対する。
自民党の自見参院議員も、制度化議論の拙劣を指弾 通常医療と感染症医療の峻別に論及
「かかりつけ医」の制度化を巡り、昨年来、コロナ禍を奇貨とした作為的な誘導議論が財政審で展開されてきた。発熱外来の未公表や発熱患者の診療拒否の一事を全体に敷衍した議論や、典型は「我が国医療保険制度の金看板とされてきたフリーアクセスは、肝心な時に十分に機能しなかった」との指摘である。しかし、コロナ禍では通常の医療から、感染症法による医療に切り替わり、保健所の管理下での行政医療となる。昨年末の財政審の冬の「建議」に際し、当協会は仔細に指摘したが一向にやまない。
さすがに5月30日、参院予算委員会で自民党の自見はなこ参院議員が、全世代型社会保障構築会議の中間整理(5/17)のコロナ禍で「かかりつけ医機能などの地域医療の機能が十分作動せず総合病院に大きな負荷がかかるなどの課題に直面した」との記載を取り上げ「大変残念に思い、驚いた」と吐露。法律に基づき「政府が保健所に入院調整をさせたり、感染対策の観点から発熱外来の限定を行ったりした。だから、そもそもかかりつけ医へのフリーアクセスを制限したのは政府。これは感染症の感染拡大の対策として取られた措置であり、結果として20年にわたり予算が削られて人員不足や機能が弱体化していた保健所がパンクをしてしまった。コロナ禍において入院困難事例や受診困難事例が生じたことは本当に残念なことだが、これをかかりつけ医をはじめとする医療側の責任とするのは、私は大きな誤りであると」、岸田首相に鋭く質している。これが実相であり、財政審等の指摘は的外れの難論である。
財務省の「かかりつけ医」制度化は、英国型の登録医制の導入
財務省の考える「制度化」の中身は、①地域の医師、医療機関等と協力している、②休日や夜間も患者に対応できる体制を構築している、③在宅医療を推進しているといった「かかりつけ医」機能の「要件」を「法制上」明確化し、機能を装備した医療機関を「かかりつけ医」として「認定」し、利用希望者による「事前登録・医療情報登録」とする仕組みである。オブラートに包んでいるが、想定の下地は2016年10月にでた原案、①患者が指定、②保険者へ登録、③「かかりつけ医」以外の受診の際に「紹介状」がない場合は「定額負担」を上乗せ、④「かかりつけ医」は他機関も含め受診状況の把握や紹介・連携、全人的な医療の提供、⑤24時間対応や患者の特定疾病の有無や年齢要件は問わない、⑥1人の患者につき 1 カ所での包括払い報酬の算定、である。企図は医師と患者が「1対1」関係の英国型の家庭医、「登録医」の導入である。6年前は医療界の反対で「見送り」となったが、再燃した格好である。
医療界は任意性の「かかりつけ医」の定着・普及と研修制度で能力向上へ
医療界は、新専門医制度、「総合診療医」の検討議論の最中、2013年8月8日に日本医師会と四病院団体協議会の合同提言で、「かかりつけ医」は「なんでも相談できる上、最新の医療情報を熟知して必要な時には専門医、専門医療機関を紹介でき、身近で頼りになる地域医療、保健、福祉を担う総合的な能力を有する医師」と初めて「定義」づけをしている。「相談」、「紹介」、「医療・保健・福祉の総合能力」がキーワードであり、地域包括ケアシステムの中心的な役割の担い手として位置づけている。
その上で、かかりつけ医「機能」に触れ、①患者の生活背景の把握、専門性を超える際は地域の医療機関等と協力した解決策提供、②最善な医療継続へ地域の医療機関等との情報共有、休日・夜間対応の体制構築、③健康相談、健診・がん検診、母子保健、学校保健、産業保健への参加と保健・介護・福祉関係者との連携、在宅医療の推進、④適切な情報提供、としている。
この「かかりつけ医」の普及・定着と、「機能」の強化を医療界は提唱し、強制ではない、任意性での推進を図ってきた。患者・国民へは新聞等による啓発をし、医療側へはフォーマルな教育プログラムとして日医の「かかりつけ医機能研修制度」などを敷き、能力向上に努めてきている。
「かかりつけ医」のネーミングの不思議と同床異夢
1987年の家庭医懇談会で制度化が唱えられた「家庭医」構想は、医療界の猛反発で頓挫して以降、「禁句」となっており、替わって「かかりつけ医」が政策論において、政府や医療側で汎用されてきた。
「かかりつけ医」は受診行動を軸とした患者主体の用語である。「かかる」+「つけ」が「かかりつけ」であり、前者は「世話になる」、後者は「常にそのことをしなれている」の意の接尾辞である。つまり、継続的ないしは断続的な受診が「かかりつけ」であり、「かかりはじめ」でカルテが作成されても、複数回以上の受診により、医師―患者間の信頼関係が構築されて初めて「かかりつけ医」と呼びうる医師になるのである。医療提供側と患者側の双方の相思相愛があっての「かかりつけ医」である。受診がなければ、「かかりつけ医」はそもそも存在しないのである。ゆえに健康な若年層は「かかりつけ医」を持ちえない。
よって、疾病状況に応じ、高血圧で循環器科、白内障で眼科、膝疾患で整形外科と、場合によっては3人の「かかりつけ医」をもつ患者もいる。財務省等が想定する認定「かかりつけ医」も専門領域に患者を紹介するので、患者にとっては紹介先の医療機関が、紹介後には「かかりつけ医」となっていく。
この受診動態と医療機関の機能・能力の問題が混在・混同したままのネーミングで政策論がかわされるため、奇妙な話となり「「かかりつけ医」はどこにいるのかわからない」などの倒錯が起きている。いま政策論での焦点、「かかりつけ医」の制度化は1対1型の人頭制診療報酬の「登録医」の導入である。
「相談」機能には対価が必須 「紹介」「連携」は既に頻繁に実施
制度化では、医療界の定義も踏まえ、登録医による「相談」や「紹介」に重きがおかれている。しかし、現実は、診察時の「相談」以外に、「相談」のみ自由料金で行うことは稀である。疾病が前提の保険診療では相談のみは給付対象ではない。健康相談を登録医の要件とするならば、それへの保険給付は必須となる。「紹介」は、いまどうなっているか。診療情報提供料や診療情報連携共有料が指標となる。実に診療所・内科では毎日誰かしらの、患者紹介・連携を行っている(図1)。専門医療機関へ紹介する診診連携、病診連携は現実社会では頻繁になされており、病院の紹介率の数字の高さを見れば、自明である(図2)。緩やかなゲートキーパー機能は、診療所は既に実装している。これを殊更、1対1関係の登録医経由とすることは、社会を混乱させる。登録医制となれば英国同様、予約制となり、場合によっては受診までに数日を要し、紹介先に繋ぐまでに治療時機を失してしまう。感染症など急性期疾患では猶更である。開業医全体から選抜して国が登録医を認定するため、医療の「入り口」が狭まるためである。
医療費抑制プラス「登録医」で、医療の質、アクセスは悪化する 皆保険が揺らぐ
いま高齢者医療費は総医療費の1/3を占め12兆円である。かつて医師・患者1対1型の後期高齢者診療料6,000円(月)があった。いま患者1人当たり医療費は月に外来で14,450円、診療所に限ると10,821円(「令和2年社会医療診療行為別統計」)である。財務省等が範とする英国の家庭医(GP)は、完全な人頭制報酬ではなく、住民登録データ等を考慮した人頭払いの包括報酬(Global Sum)を中心に、出来高払いの高度サービス報酬(Enhanced Services)、疾病別の成果報酬(Quality and Outcomes Framework)の3つで構成されている。その水準は日本の外来医療費と同程度である。よって、登録医の診療報酬水準を下げるか、登録医以外の医療機関の診療報酬を下げない限り、期待する医療費抑制はなしえない。これでは医療の質の低下となる。2024年の勤務医の働き方改革による、第一線医療への患者「移動」も今後ある。登録医制で「受診待機」が増嵩すれば、医療からいま以上に患者が零れ落ち、皆保険制度が揺らぐ。患者本位ではない。われわれは現行の医療提供体制と皆保険制度を揺るがす、「かかりつけ医」の制度化に反対する。
2022年6月14日
<参考>「かかりつけ医」の有無の意識調査 (日本医師会総合政策研究機構調査より)
出所:日医総研ワーキングペーパーNO466「日本の医療に関する意識調査2022年臨時中間調査」