神奈川県保険医協会とは
開業医を中心とする保険医の生活と権利を守り、
国民の健康と医療の向上を目指す
TOP > 神奈川県保険医協会とは > 私たちの考え > 2021/7/16 政策部長談話 「診療報酬の係数補正支払いでの『有事』対応は不可欠 コロナ禍、全ての医療機関が地域を一体で支えている」
2021/7/16 政策部長談話 「診療報酬の係数補正支払いでの『有事』対応は不可欠 コロナ禍、全ての医療機関が地域を一体で支えている」
診療報酬の係数補正支払いでの『有事』対応は不可欠
コロナ禍、全ての医療機関が地域を一体で支えている
神奈川県保険医協会
政策部長 桑島 政臣
診療報酬は皆保険体制を支える医療財源
2020年度の概算医療費が対前年度▲1.3兆円、実質▲2.1兆円(20年度当初比)となり、「そもそも診療報酬とは何か」が、中医協や社保審医療保険部会で議論されるに至っている。歴史的にも診療報酬は純粋な「診療対価」ではなく、皆保険体制を支えるための医療財源である。新型コロナがインフルエンザ並の疾患として収束するまで3~5年との見方もあり、厚労省の受診啓発も奏功せず受診「自粛」は継続するとみられる。この「有事」において、「時限的」に診療報酬の従前程度の水準を医療機関へ支払う仕組みでの「特例的」対応は喫緊である。このことへの理解と関係方面の尽力を強く求める。
全国知事会も「社会的共通資本」を瓦解させない救国の提案
皆保険下、医療機関の収入の9割は医療保険収入、つまりは診療報酬である。この経営原資の安定化が、医療体制の維持・継続を保障する。厚労省の「医療費の動向」にみるように、保険収入の医療機関分布は殆ど変動がなく、この上に、地域の医療体制が築かれてきた。これがコロナ禍で20年度は保険医療費が激減した。大学病院や公的病院、基幹病院等は空床補償、休床補償の公費支援で息をつないだところもあるが、コロナ患者の後方支援病院や診療所などは、深刻である。いずれ公費支援も限度、限界が出てくる。
このような状況下、7月11日、全国知事会が「緊急提言」をまとめ、「災害時の概算払いを参考にした感染拡大前の水準での診療報酬支払い制度」の速やかな実現を求め、国に要望書が出された。
これは5月21日の財政制度等審議会の春の「建議」に盛られた、「これまでも法律の改正を伴うことのない取扱いとして度々行われてきた災害時の「概算払い」を参考とし、前年同月ないし新型コロナ感染拡大前の前々年同月水準の診療報酬を支払う簡便な手法を検討すべきである」と、同趣旨である。
この「建議」では、方法論として減収状況に応じた単価補正支払いの採用に言及。また災害時概算払い同様に「算定」と「支払い」の分離で患者負担の増加は発生しないと付言している。
全国知事会、財政審「建議」ともに、コロナ患者受け入れ病院に適用を限定しているが、予算化され確保されている医療財源を鑑みれば、それ以外の医療機関への適用拡大は可能である。全国知事会の緊急提言も「新型コロナウイルス感染症患者の受入れの有無にかかわらず、受診・利用控えにより減収が生じている医療機関、薬局、健診機関、・・・等への支援を国の責任において行うこと」としている。
診療報酬の「単価補正支払い」は、請求点数の「係数補正」支払いと同じ
診療報酬は個々の診療行為等を数値評価した「点数」の合計へ、1点「単価」10円を積算し計算される。点数は「技術指数」、1点「単価」は「経済指数」となる。ただ、パンデミック(世界的流行)で受診自粛が極端となり、「診療対価」に集約し支払う診療報酬体系の構造的欠陥が露呈し、皆保険体制を支える機能がこの「有事」に果たせなくなっている。
そこで、減収状況の「逆数値」を「有事係数」として活用し、医療機関の「請求点数」を補正することを、われわれは昨春から提案してきた。80/100の減収なら100/80が「逆数値」の補正「係数」となる。昨春は診療報酬の点数改定の直後であったため、支払い方法を工夫するほかなく、1点単価は不変とし係数補正をすることから「単価補正支払い」と称してきたものである。
よくよく考えれば自明だが、個々の医療機関ごとの各月ごとの減収状況に応じた、「請求点数」の「係数補正支払い」と同じことである。各医療機関が地域で果たしてきた診療体制を時間的にも人的にも、機能的にも保障するため、「有事」対応として従前の経営原資を保証するに過ぎない。財政中立である。
簡単な例示を「医療費の動向」(R元年度)の数値を元にする。診療所でひと月総計85万点の請求点数(算定点数)が、68万点と80/100に減少した場合、患者負担の総計は204万円(算定点数68万点×10円×3割)で不変だが、保険給付支払いは係数補正し595万円(請求点数68万点×単価10円×7割×係数補正1.25)となる。合計で799万円となり、従来水準の94%まで保険収入は「復元」する。
初診料288点(単価10円)などの行為別点数を一律的に係数補正するのではない。補正係数は、医療機関ごと、月ごとにも全て異なり、減収医療機関にのみ適用するので「焼け太り」はない。
審査支払機関に過去データはあり補正係数の算出は技術的にも簡単にでき、昨年には資金繰りの「概算(25%分)前払い」措置で過去データ利用の実績もある。可能である。
補正係数を小数点以下の第何位まで採用するか、保険給付支払いの10円未満の端数処理などで財政調整の幅もある。コロナ禍の感染状況に応じた地域群や診療科目ごとの重みづけを補正係数に施す工夫も可能である。いずれにしても全国適用が本来であり、適用にあたっての都道府県知事の意見は全国知事会の緊急提言にみるように参考程度にとどめ、「迅速」「全国」適用に力点を置くべきと考える。
「有事」への「機動的対応」が可能な診療報酬体系へ展開を
SDGsに適う皆保険体制の堅持
現在、コロナ禍の有事の渦中にあり、告示対応などでの診療報酬の時限的特例的な対応が喫緊だが、今後も新興感染症の感染拡大も十分ありうる。これを奇貨とし、有事に機動的に対応できる診療報酬体系の構築は不可欠である。皆保険制度の医療体制を堅持することはSDGs(Sustainable Development Goals:持続可能な開発目標)に適うものである。
平時の「点数×単価」の「点数単価方式」の限界を補完する、有事の「点数×単価×有事係数(ex:減収状況「逆数値」)」は、全面的な体系見直しが簡単ではない中、有力な方法となりうる。
7月7日の中医協で健保連理事の幸野庄司委員は「診療報酬は診療の対価であり、減収補填は絶対にあってはならない」と主張した。これに対し、日医の城守委員が診療報酬には、診療の対価であると同時に、医療機関の運営を安定させ地域医療を守る側面もあるとして、有事対応に関し「診療報酬での補填という考え方ではなく、決しておかしなものではない」と主張した。これは当然である。
診療報酬は改定にあたり、 医療経済実態調査を踏まえた医療機関の経営的収入源としての視点、医療機関間の医療費の配分、医療サービスの提供体制の在り方への影響が、常に議論の中軸とされてきた。
現行の診療報酬体系は、1958年(昭和33年)の「新医療費体系」を出発点に、以降、新技術の導入などの逐次改定とともに「検査の包括評価の導入」など部分的体系変更を重ねてきた。1999年1月には「診療報酬体系見直し作業委員会」報告書が出され、全面的な議論がなされている。一部はそれまでの入院時医学管理料、看護料、室料を再編統合した「入院基本料」として実現している。そこでは、従来のモノと技術の分離、変動費と固定費の評価、ドクターフィー・ホスピタルフィーなどの議論も踏まえ、医療機能別評価、患者病態に応じた評価、医療技術、投資的経費や維持管理経費、出来高払い等の評価体系が俎上にあげられている。純粋な「診療対価」ではないことは公知であり、また「診療対価」として厳密に原価計算されたものでもない。すべてがエビデンスに立脚したものでもない。
かつて健保連の社会保障室長で理事を務めた高智英太郎氏は社保審医療部会(2011.7.20)で診療報酬改定の基本方針の議論で「基盤整備」の観点から発言もしている。先達に学んで欲しい。本来、健保法の建付けからも医療体制の維持・確保は保険者の責務でもある。
地域別診療報酬への波及は不可能
有事に医療体制守る診療報酬対応へ超党派で尽力を
地域別診療報酬の設定や1点単価の変更は、財務省の財政審「建議」では、現在はできないことを素直に認めている。厚労省も過去の国会答弁で、医療提供の公平性を阻害しない合理的範囲でしか、診療報酬の特例はないと釘をさしている。事実上、稼働はしない。医療費適正化計画で医療費を新たに「目標値」とする法律改定がなしえても、大枠は変わらないのである。
日医の中川会長は6月23日の会見で骨太方針2021への見解として「全ての医療機関が地域を一体となって支えており、新型コロナウイルス感染症に対応している。一般の患者の受け皿があってこそ、新型コロナウイルス感染症の重点医療機関等を拡充できる。そのためにも、後方支援医療機関も含めて、地域を一体となり面として支えている医療機関への支援も不可欠だが、これらの医療機関も経営が逼迫している。支援対象はできるだけ広く捉えていただきたい。」と述べた。現場の深刻さを、物語っている。
昨年12月、自民党の国民医療を守る議員の会は、非コロナ対応医療機関分を含め20年4月以降の個別医療機関の減収を厳密に金額試算し、減収補填を求めている。この問題は超党派である。
われわれは有事下の医療費水準復元へ、請求点数の係数補正(単価補正)支払い実現を改めて求める。
2021年7月16日
【参考】
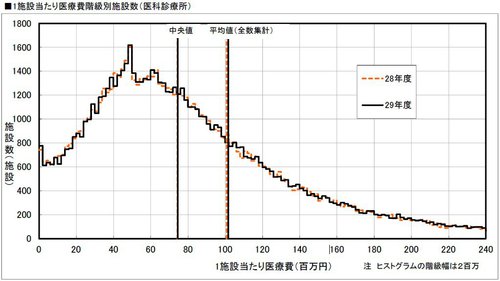
保険医療費収入の医療機関分布は殆ど変化なし(例:診療所)
病院も歯科診療所も同様 この経営基盤の上に、日本の医療体制は構築されてきた
* 厚労省「医療費の動向」H30年度トピックスより
診療報酬は「点数単価方式」を採用 変動費(医薬品費等)と固定費(人件費等)を混在評価したもの
「有事」には、「有事係数」(減収状況の「逆数値」)を稼働させて補正し対応を
診療報酬の構造的矛盾はコロナ禍の当初より医療界は指摘
|
【横倉義武・日医会長(当時)】 今の診療報酬の体系は、昭和30年頃に作り上げ、それぞれをパッチワークしながらやってきている。(医療機関の収入は)数と一人当たりの単価で決まる仕組み。その単価の設定について議論するわけですが、数が今、新型コロナの感染で激減している。患者の受療行動が変わらなければ、(一人あたり)単価をどうするかという議論をしていかなければいけません。 そして何よりも、社会保障の根幹である医療保険制度の維持ができるかという、相当に骨が太い議論を今後していかなければ、次の世代にバトンタッチができません。 (m3.comインタビュー 2020.6.23)
【池端幸彦・中医協委員(日本慢性期医療協会副会長、福井県医師会長)】 池端氏は、コロナ感染症への対応として「診療報酬でもさまざまな手当てがされているが、これまで積み上げてきた報酬体系がこのままで良いのかと感じている。現状に見合った抜本的な見直しも考えていかなければ、医療提供体制そのものが危機的な状況に陥る可能性もある」と指摘。 (メディファクス2020.8.20) |
診療報酬の係数補正支払いでの『有事』対応は不可欠
コロナ禍、全ての医療機関が地域を一体で支えている
神奈川県保険医協会
政策部長 桑島 政臣
診療報酬は皆保険体制を支える医療財源
2020年度の概算医療費が対前年度▲1.3兆円、実質▲2.1兆円(20年度当初比)となり、「そもそも診療報酬とは何か」が、中医協や社保審医療保険部会で議論されるに至っている。歴史的にも診療報酬は純粋な「診療対価」ではなく、皆保険体制を支えるための医療財源である。新型コロナがインフルエンザ並の疾患として収束するまで3~5年との見方もあり、厚労省の受診啓発も奏功せず受診「自粛」は継続するとみられる。この「有事」において、「時限的」に診療報酬の従前程度の水準を医療機関へ支払う仕組みでの「特例的」対応は喫緊である。このことへの理解と関係方面の尽力を強く求める。
全国知事会も「社会的共通資本」を瓦解させない救国の提案
皆保険下、医療機関の収入の9割は医療保険収入、つまりは診療報酬である。この経営原資の安定化が、医療体制の維持・継続を保障する。厚労省の「医療費の動向」にみるように、保険収入の医療機関分布は殆ど変動がなく、この上に、地域の医療体制が築かれてきた。これがコロナ禍で20年度は保険医療費が激減した。大学病院や公的病院、基幹病院等は空床補償、休床補償の公費支援で息をつないだところもあるが、コロナ患者の後方支援病院や診療所などは、深刻である。いずれ公費支援も限度、限界が出てくる。
このような状況下、7月11日、全国知事会が「緊急提言」をまとめ、「災害時の概算払いを参考にした感染拡大前の水準での診療報酬支払い制度」の速やかな実現を求め、国に要望書が出された。
これは5月21日の財政制度等審議会の春の「建議」に盛られた、「これまでも法律の改正を伴うことのない取扱いとして度々行われてきた災害時の「概算払い」を参考とし、前年同月ないし新型コロナ感染拡大前の前々年同月水準の診療報酬を支払う簡便な手法を検討すべきである」と、同趣旨である。
この「建議」では、方法論として減収状況に応じた単価補正支払いの採用に言及。また災害時概算払い同様に「算定」と「支払い」の分離で患者負担の増加は発生しないと付言している。
全国知事会、財政審「建議」ともに、コロナ患者受け入れ病院に適用を限定しているが、予算化され確保されている医療財源を鑑みれば、それ以外の医療機関への適用拡大は可能である。全国知事会の緊急提言も「新型コロナウイルス感染症患者の受入れの有無にかかわらず、受診・利用控えにより減収が生じている医療機関、薬局、健診機関、・・・等への支援を国の責任において行うこと」としている。
診療報酬の「単価補正支払い」は、請求点数の「係数補正」支払いと同じ
診療報酬は個々の診療行為等を数値評価した「点数」の合計へ、1点「単価」10円を積算し計算される。点数は「技術指数」、1点「単価」は「経済指数」となる。ただ、パンデミック(世界的流行)で受診自粛が極端となり、「診療対価」に集約し支払う診療報酬体系の構造的欠陥が露呈し、皆保険体制を支える機能がこの「有事」に果たせなくなっている。
そこで、減収状況の「逆数値」を「有事係数」として活用し、医療機関の「請求点数」を補正することを、われわれは昨春から提案してきた。80/100の減収なら100/80が「逆数値」の補正「係数」となる。昨春は診療報酬の点数改定の直後であったため、支払い方法を工夫するほかなく、1点単価は不変とし係数補正をすることから「単価補正支払い」と称してきたものである。
よくよく考えれば自明だが、個々の医療機関ごとの各月ごとの減収状況に応じた、「請求点数」の「係数補正支払い」と同じことである。各医療機関が地域で果たしてきた診療体制を時間的にも人的にも、機能的にも保障するため、「有事」対応として従前の経営原資を保証するに過ぎない。財政中立である。
簡単な例示を「医療費の動向」(R元年度)の数値を元にする。診療所でひと月総計85万点の請求点数(算定点数)が、68万点と80/100に減少した場合、患者負担の総計は204万円(算定点数68万点×10円×3割)で不変だが、保険給付支払いは係数補正し595万円(請求点数68万点×単価10円×7割×係数補正1.25)となる。合計で799万円となり、従来水準の94%まで保険収入は「復元」する。
初診料288点(単価10円)などの行為別点数を一律的に係数補正するのではない。補正係数は、医療機関ごと、月ごとにも全て異なり、減収医療機関にのみ適用するので「焼け太り」はない。
審査支払機関に過去データはあり補正係数の算出は技術的にも簡単にでき、昨年には資金繰りの「概算(25%分)前払い」措置で過去データ利用の実績もある。可能である。
補正係数を小数点以下の第何位まで採用するか、保険給付支払いの10円未満の端数処理などで財政調整の幅もある。コロナ禍の感染状況に応じた地域群や診療科目ごとの重みづけを補正係数に施す工夫も可能である。いずれにしても全国適用が本来であり、適用にあたっての都道府県知事の意見は全国知事会の緊急提言にみるように参考程度にとどめ、「迅速」「全国」適用に力点を置くべきと考える。
「有事」への「機動的対応」が可能な診療報酬体系へ展開を
SDGsに適う皆保険体制の堅持
現在、コロナ禍の有事の渦中にあり、告示対応などでの診療報酬の時限的特例的な対応が喫緊だが、今後も新興感染症の感染拡大も十分ありうる。これを奇貨とし、有事に機動的に対応できる診療報酬体系の構築は不可欠である。皆保険制度の医療体制を堅持することはSDGs(Sustainable Development Goals:持続可能な開発目標)に適うものである。
平時の「点数×単価」の「点数単価方式」の限界を補完する、有事の「点数×単価×有事係数(ex:減収状況「逆数値」)」は、全面的な体系見直しが簡単ではない中、有力な方法となりうる。
7月7日の中医協で健保連理事の幸野庄司委員は「診療報酬は診療の対価であり、減収補填は絶対にあってはならない」と主張した。これに対し、日医の城守委員が診療報酬には、診療の対価であると同時に、医療機関の運営を安定させ地域医療を守る側面もあるとして、有事対応に関し「診療報酬での補填という考え方ではなく、決しておかしなものではない」と主張した。これは当然である。
診療報酬は改定にあたり、 医療経済実態調査を踏まえた医療機関の経営的収入源としての視点、医療機関間の医療費の配分、医療サービスの提供体制の在り方への影響が、常に議論の中軸とされてきた。
現行の診療報酬体系は、1958年(昭和33年)の「新医療費体系」を出発点に、以降、新技術の導入などの逐次改定とともに「検査の包括評価の導入」など部分的体系変更を重ねてきた。1999年1月には「診療報酬体系見直し作業委員会」報告書が出され、全面的な議論がなされている。一部はそれまでの入院時医学管理料、看護料、室料を再編統合した「入院基本料」として実現している。そこでは、従来のモノと技術の分離、変動費と固定費の評価、ドクターフィー・ホスピタルフィーなどの議論も踏まえ、医療機能別評価、患者病態に応じた評価、医療技術、投資的経費や維持管理経費、出来高払い等の評価体系が俎上にあげられている。純粋な「診療対価」ではないことは公知であり、また「診療対価」として厳密に原価計算されたものでもない。すべてがエビデンスに立脚したものでもない。
かつて健保連の社会保障室長で理事を務めた高智英太郎氏は社保審医療部会(2011.7.20)で診療報酬改定の基本方針の議論で「基盤整備」の観点から発言もしている。先達に学んで欲しい。本来、健保法の建付けからも医療体制の維持・確保は保険者の責務でもある。
地域別診療報酬への波及は不可能
有事に医療体制守る診療報酬対応へ超党派で尽力を
地域別診療報酬の設定や1点単価の変更は、財務省の財政審「建議」では、現在はできないことを素直に認めている。厚労省も過去の国会答弁で、医療提供の公平性を阻害しない合理的範囲でしか、診療報酬の特例はないと釘をさしている。事実上、稼働はしない。医療費適正化計画で医療費を新たに「目標値」とする法律改定がなしえても、大枠は変わらないのである。
日医の中川会長は6月23日の会見で骨太方針2021への見解として「全ての医療機関が地域を一体となって支えており、新型コロナウイルス感染症に対応している。一般の患者の受け皿があってこそ、新型コロナウイルス感染症の重点医療機関等を拡充できる。そのためにも、後方支援医療機関も含めて、地域を一体となり面として支えている医療機関への支援も不可欠だが、これらの医療機関も経営が逼迫している。支援対象はできるだけ広く捉えていただきたい。」と述べた。現場の深刻さを、物語っている。
昨年12月、自民党の国民医療を守る議員の会は、非コロナ対応医療機関分を含め20年4月以降の個別医療機関の減収を厳密に金額試算し、減収補填を求めている。この問題は超党派である。
われわれは有事下の医療費水準復元へ、請求点数の係数補正(単価補正)支払い実現を改めて求める。
2021年7月16日
【参考】
保険医療費収入の医療機関分布は殆ど変化なし(例:診療所)
病院も歯科診療所も同様 この経営基盤の上に、日本の医療体制は構築されてきた
* 厚労省「医療費の動向」H30年度トピックスより
診療報酬は「点数単価方式」を採用 変動費(医薬品費等)と固定費(人件費等)を混在評価したもの
「有事」には、「有事係数」(減収状況の「逆数値」)を稼働させて補正し対応を
診療報酬の構造的矛盾はコロナ禍の当初より医療界は指摘
|
【横倉義武・日医会長(当時)】 今の診療報酬の体系は、昭和30年頃に作り上げ、それぞれをパッチワークしながらやってきている。(医療機関の収入は)数と一人当たりの単価で決まる仕組み。その単価の設定について議論するわけですが、数が今、新型コロナの感染で激減している。患者の受療行動が変わらなければ、(一人あたり)単価をどうするかという議論をしていかなければいけません。 そして何よりも、社会保障の根幹である医療保険制度の維持ができるかという、相当に骨が太い議論を今後していかなければ、次の世代にバトンタッチができません。 (m3.comインタビュー 2020.6.23)
【池端幸彦・中医協委員(日本慢性期医療協会副会長、福井県医師会長)】 池端氏は、コロナ感染症への対応として「診療報酬でもさまざまな手当てがされているが、これまで積み上げてきた報酬体系がこのままで良いのかと感じている。現状に見合った抜本的な見直しも考えていかなければ、医療提供体制そのものが危機的な状況に陥る可能性もある」と指摘。 (メディファクス2020.8.20) |