神奈川県保険医協会とは
開業医を中心とする保険医の生活と権利を守り、
国民の健康と医療の向上を目指す
TOP > 神奈川県保険医協会とは > 私たちの考え > 2021/6/3 政策部長談話 「『単価補正支払い』を全ての減収医療機関へ適用し医療費の復元を コロナ対応への公費支援を財務省は否定していない」
2021/6/3 政策部長談話 「『単価補正支払い』を全ての減収医療機関へ適用し医療費の復元を コロナ対応への公費支援を財務省は否定していない」
「単価補正支払い」を全ての減収医療機関へ適用し医療費の復元を
コロナ対応への公費支援を財務省は否定していない
神奈川県保険医協会
政策部長 桑島 政臣
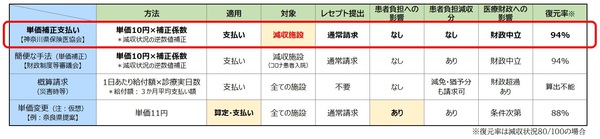
単価補正は、減収「機関ごと」の係数補正での支払い調整 皆保険制度に影響しない
財政制度等審議会の春の建議をめぐり、単価補正への医療界の批判があとを絶たない。過剰反応とも思える言説へ、春の建議の構造と、問題点を解き、早期の「単価補正」支払いの適用による保険医療費の復元を求める。概して「建議」は、「これから」と「足下」の対応を示し、後者は前向きな点がある。「単価補正支払い」は、単価10円で「減収」医療機関ごとに、事後に係数補正を適用し「支払う」、「有事限定」の方法である。一方、「単価変更」は単価11円や9円とし全国一律適用で診療報酬の「算定」段階から適用する「平時」のものである。冷静な議論と理解と、医療界内世論の変化を改めて期待する。
なぜ、「単価」に触れると「逆利用」されると短絡するのか?法律と歴史を踏まえよう
「単価補正」は、個別の医療機関の機能と体制を維持するため、従前と近似の診療報酬水準を保障するものである。減収状況に応じ「逆数値」で係数補正をするので、補正係数が1.25(10/8)や1.67(10/6)など、施設個別・月単位でバラバラに変化する。一方、「単価変更」は算定・請求段階から点数が11円、9円の「固定」となる。1点単価は整数値の円表示で1958年以来10円固定とされ全国一律適用である。
財政審の建議に「地域別診療報酬」の資料が並び、財務省出向者が関与した奈良県が単価変更を提唱したことで、多くが警戒感を強くもつに至っているが、発端とされる高齢者医療確保法の建付けでは、知事決定での導入は無理である。われわれは何度も具体的に指摘をし、昨年末の「建議」は事実上、そのことを認め、「捲土重来」となっている。都道府県作成の「医療費適正化計画」は、各県の医療費を目標値化して政策手段を採るものではない。「住民の生活の質を確保・向上する形で医療そのものの効率化を目指すもの」であり、メタボ健診の受診率向上等の政策目標を達成した上での「医療費の見込み」が記されるにすぎない。厚労省も地域別診療報酬には慎重であり、まして単価変更などは期していない。
歴史的にも単価変更は昭和33年の「厚生白書」で、診療報酬の矛盾を拡大すると釘が刺されている。
足下の危機を脱却せずに、点数単価切り下げ「不安」を騒ぐのは本末転倒 現状は▲5.7%
「単価補正」で単価に触れると、口実にされ「点数単価」の切り下げに「逆利用」されると言い募る向きがあるが、不安視しているのは将来の医療費抑制である。この医療費抑制だが、この間は高齢化分の伸びのみ許容し、技術進歩を認めないというものである。医療費の伸びの下方修正が、医療費抑制であり、いつもプラスで伸びている。次期診療報酬改定が視野に入ってきているが、過去最大のマイナス改定となった06年度は改定率▲3.16%ではあったが、高齢化等3.2%により、医療費は0.04%のプラスであった。しかし、20年度は19年度対比で▲3.9%だが、高齢化での伸び1.8%を見込んでいたので実質▲5.7%となる。いかに深刻かは明白である。
コロナ禍が当座、収束しない中、受診「自粛」で21年度も20年度と同水準になった場合に、改定率で+6.0%が実現しないと22年度は19年度水準には復元しない。20年度分も併せて回復するなら12.0%が必要となる。実績からいって、いずれも至難な改定率である。今年、医療費水準を復元するかどうかは雲泥の差である。足下の危機からの脱却を抜きに、将来の医療費削減、つまりは減額での、伸び率下方修正の医療費抑制に戦々恐々するのは、倒錯している。
診療所平均で20年度は▲808万円で2年連続なら▲1,616万円、小児科、耳鼻咽喉科は▲3,000万円強が、「平時」と比べ保険収入減となる。これに、健診事業の減額が加わり、医業収入となると更に大きくなる。いまは「有事」である。
「診療報酬の不足は診療報酬で補うことが自然」、は何も公費支援削減の方便ではない。この批判は正鵠を射ていない。皆保険体制を支える保険医療費水準の復元であり、この有事に露わになった、「診療対価」に集約させる診療報酬の、受診自粛に対応できない構造的欠陥を、「単価補正」は修復するものとなる。「診療報酬上の対応の方が、執行の迅速性や措置の安定性・予見可能性も確保でき、日常から習熟している業務処理となるため医療機関の事務負担も少ない」は、そのとおりである。
財政審の春の「建議」の二つの構造 「これから」の「期待」と、「足下」の「想定している」との差
経済財政諮問会議や財務省は、「医療費適正化計画」のモデルチェンジを図り、医療費を目標値化し、地域別診療報酬を稼働させることを執拗に求めている。これは「単価補正」の導入がされようが、されまいが変わらない。その問題意識は、国保の県単位化を契機とした、医療費(給付)と保険料の水準の均衡、ガバナンスの強化にある。が、その実は給付と連動する公費の圧縮にある。これは下手をすると、サイズの小さな服にし、手足を切ってしまうのと同じであり、医療体制・医療制度が大きく歪む。
コロナ禍で国民が皆保険制度の優位性を体感・再認識し「医療への弱い追い風」(二木立・日本福祉大学名誉教授)が吹く中、「平時」に切り替わった途端に、このような無理無体が軽々に実行されるとは考えにくい。その実行には、法律改定や関係者合意など、越えるべき障壁が多い。
春の「建議」は、「これから」に関しては、「かかりつけ医」の制度化(法制化)や診療報酬改定(包括払い推進等)による医療提供体制の改革とともに「地域ごとの実情」の反映を盛り込んでいる。受療行動を窮屈にさせ、医療の質の低下を招き、皆保険の医療の公平性を阻害する危険を孕むなど問題が多い。が、脚注で地域差の反映に関しては方法論の検討とともに経済財政諮問会議の「改革工程表」に触れたうえで、「こうした取組を通じて議論が深まることが期待される。」と結んでいる。
一方、「足下」について、「新型コロナと医療機関の支援」としコロナ収束までの臨時措置とし、前年同月、前々年同月水準の診療報酬を支払う「簡便な手法」を提案。脚注では、単価補正で「対価性」を保持できるとし、「算定と支払いを分離することとすれば、患者負担の増加は生じない」と明記。更には、公費支援との2階建ては必須との当協会の指摘や病院団体の懸念を踏まえ、病床確保料など収入面の重複は一定の整理をするものの、公費支援の費用面の措置は「引き続き措置する」とし、加えて「患者負担分の減収についても別途対応することを想定している。」としている。
つまり、「これから」の対応は「期待される」であり、「足下」の対応は「想定している」である。
「迅速」な支援が肝要 医療費水準の復元の余地がある21年度医療費予算 合理的な方法の選択を
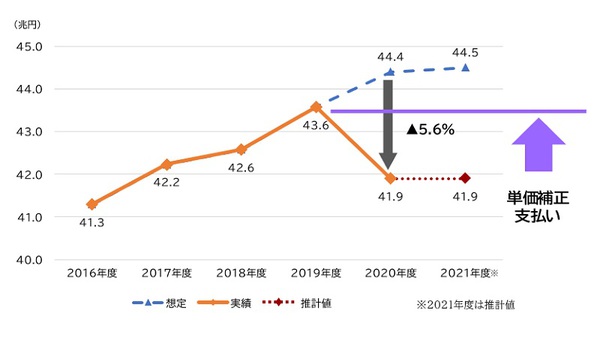
21年度は19年度の医療費43.6兆円を基準に高齢化分の伸びを乗せ予算が計上されている。20年度医療費の41.9兆円を基準にはしていない。「建議」は新型コロナの入院患者受け入れを要件としているが、それだけでは、43.6兆円を基準とした医療費水準には復元しない。コロナ非対応の医療機関の「減収」分の復元までは許容の範囲にあると解するのが自然である。適用対象拡大の「余地」はある。
「建議」はコロナ非対応医療機関への公費支援の「効果」に遡った見直しに言及しているが、「迅速」に「個別」に「確実」な、「単価補正」支払いに収斂していくなら歓迎し、そのことを強く望む。肝要なのは「迅速」な支援である。100万円が最大の公費支援は入金までに時間を要し、1,000万円超の減収の小児科・耳鼻咽喉科の診療所が典型だが、支援規模が小さく公費支援の「目的」が十分に果たせていない。
空床補償、休床補償、発熱外来体制補償等のほかに新たなメニューの公費支援(緊急包括支援交付金等)を敷き、金額の積み増しをしても、支給まで時間を要し、減収施設「全て」には行きわたらない。
財政審の春の建議は、平たく言えば医療費規模に関し、19年度水準の「リングに上がったうえでの今後の勝負」としており、「リングから落ちたものを叩くことまではしない」である。
医療費の予算での余剰は、国費は不要額として国庫に入り、保険料収入は次年度繰り越しや法定の基金等の積み立てになる。兆円規模の不要額の連続で、医療費のベースラインが下がることは必至である。
受診「自粛」は、がんの発見の手遅れ、難聴・失明の前段階での治療機会の逸失、高血圧・糖尿病の管理の悪化などを招いているが、コロナ対応と通常医療の「両立」が経営面で難しくなり、機能縮小、閉院が相次げば地域医療体制、皆保険は綻び瓦解する。医療界の冷静な理解と世論を改めて強く求める。
2021年6月3日
【参考】*図表をクリックすると拡大表示されます
◆単価補正、概算請求、単価変更の「仕組み」の比較
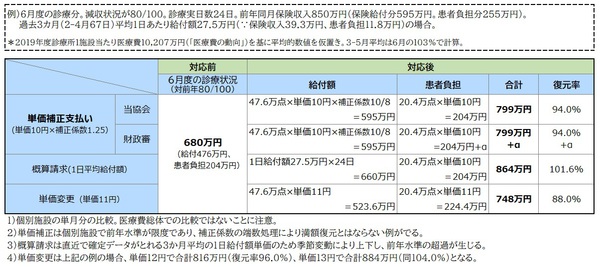
◆具体例:単価補正、概算請求、単価変更の「収入復元」比較(施設単位)
◆2020年度保険医療費は下落し、2017年度を下回る
(以上、神奈川県保険医協会政策部作成)
「単価補正支払い」を全ての減収医療機関へ適用し医療費の復元を
コロナ対応への公費支援を財務省は否定していない
神奈川県保険医協会
政策部長 桑島 政臣
単価補正は、減収「機関ごと」の係数補正での支払い調整 皆保険制度に影響しない
財政制度等審議会の春の建議をめぐり、単価補正への医療界の批判があとを絶たない。過剰反応とも思える言説へ、春の建議の構造と、問題点を解き、早期の「単価補正」支払いの適用による保険医療費の復元を求める。概して「建議」は、「これから」と「足下」の対応を示し、後者は前向きな点がある。「単価補正支払い」は、単価10円で「減収」医療機関ごとに、事後に係数補正を適用し「支払う」、「有事限定」の方法である。一方、「単価変更」は単価11円や9円とし全国一律適用で診療報酬の「算定」段階から適用する「平時」のものである。冷静な議論と理解と、医療界内世論の変化を改めて期待する。
なぜ、「単価」に触れると「逆利用」されると短絡するのか?法律と歴史を踏まえよう
「単価補正」は、個別の医療機関の機能と体制を維持するため、従前と近似の診療報酬水準を保障するものである。減収状況に応じ「逆数値」で係数補正をするので、補正係数が1.25(10/8)や1.67(10/6)など、施設個別・月単位でバラバラに変化する。一方、「単価変更」は算定・請求段階から点数が11円、9円の「固定」となる。1点単価は整数値の円表示で1958年以来10円固定とされ全国一律適用である。
財政審の建議に「地域別診療報酬」の資料が並び、財務省出向者が関与した奈良県が単価変更を提唱したことで、多くが警戒感を強くもつに至っているが、発端とされる高齢者医療確保法の建付けでは、知事決定での導入は無理である。われわれは何度も具体的に指摘をし、昨年末の「建議」は事実上、そのことを認め、「捲土重来」となっている。都道府県作成の「医療費適正化計画」は、各県の医療費を目標値化して政策手段を採るものではない。「住民の生活の質を確保・向上する形で医療そのものの効率化を目指すもの」であり、メタボ健診の受診率向上等の政策目標を達成した上での「医療費の見込み」が記されるにすぎない。厚労省も地域別診療報酬には慎重であり、まして単価変更などは期していない。
歴史的にも単価変更は昭和33年の「厚生白書」で、診療報酬の矛盾を拡大すると釘が刺されている。
足下の危機を脱却せずに、点数単価切り下げ「不安」を騒ぐのは本末転倒 現状は▲5.7%
「単価補正」で単価に触れると、口実にされ「点数単価」の切り下げに「逆利用」されると言い募る向きがあるが、不安視しているのは将来の医療費抑制である。この医療費抑制だが、この間は高齢化分の伸びのみ許容し、技術進歩を認めないというものである。医療費の伸びの下方修正が、医療費抑制であり、いつもプラスで伸びている。次期診療報酬改定が視野に入ってきているが、過去最大のマイナス改定となった06年度は改定率▲3.16%ではあったが、高齢化等3.2%により、医療費は0.04%のプラスであった。しかし、20年度は19年度対比で▲3.9%だが、高齢化での伸び1.8%を見込んでいたので実質▲5.7%となる。いかに深刻かは明白である。
コロナ禍が当座、収束しない中、受診「自粛」で21年度も20年度と同水準になった場合に、改定率で+6.0%が実現しないと22年度は19年度水準には復元しない。20年度分も併せて回復するなら12.0%が必要となる。実績からいって、いずれも至難な改定率である。今年、医療費水準を復元するかどうかは雲泥の差である。足下の危機からの脱却を抜きに、将来の医療費削減、つまりは減額での、伸び率下方修正の医療費抑制に戦々恐々するのは、倒錯している。
診療所平均で20年度は▲808万円で2年連続なら▲1,616万円、小児科、耳鼻咽喉科は▲3,000万円強が、「平時」と比べ保険収入減となる。これに、健診事業の減額が加わり、医業収入となると更に大きくなる。いまは「有事」である。
「診療報酬の不足は診療報酬で補うことが自然」、は何も公費支援削減の方便ではない。この批判は正鵠を射ていない。皆保険体制を支える保険医療費水準の復元であり、この有事に露わになった、「診療対価」に集約させる診療報酬の、受診自粛に対応できない構造的欠陥を、「単価補正」は修復するものとなる。「診療報酬上の対応の方が、執行の迅速性や措置の安定性・予見可能性も確保でき、日常から習熟している業務処理となるため医療機関の事務負担も少ない」は、そのとおりである。
財政審の春の「建議」の二つの構造 「これから」の「期待」と、「足下」の「想定している」との差
経済財政諮問会議や財務省は、「医療費適正化計画」のモデルチェンジを図り、医療費を目標値化し、地域別診療報酬を稼働させることを執拗に求めている。これは「単価補正」の導入がされようが、されまいが変わらない。その問題意識は、国保の県単位化を契機とした、医療費(給付)と保険料の水準の均衡、ガバナンスの強化にある。が、その実は給付と連動する公費の圧縮にある。これは下手をすると、サイズの小さな服にし、手足を切ってしまうのと同じであり、医療体制・医療制度が大きく歪む。
コロナ禍で国民が皆保険制度の優位性を体感・再認識し「医療への弱い追い風」(二木立・日本福祉大学名誉教授)が吹く中、「平時」に切り替わった途端に、このような無理無体が軽々に実行されるとは考えにくい。その実行には、法律改定や関係者合意など、越えるべき障壁が多い。
春の「建議」は、「これから」に関しては、「かかりつけ医」の制度化(法制化)や診療報酬改定(包括払い推進等)による医療提供体制の改革とともに「地域ごとの実情」の反映を盛り込んでいる。受療行動を窮屈にさせ、医療の質の低下を招き、皆保険の医療の公平性を阻害する危険を孕むなど問題が多い。が、脚注で地域差の反映に関しては方法論の検討とともに経済財政諮問会議の「改革工程表」に触れたうえで、「こうした取組を通じて議論が深まることが期待される。」と結んでいる。
一方、「足下」について、「新型コロナと医療機関の支援」としコロナ収束までの臨時措置とし、前年同月、前々年同月水準の診療報酬を支払う「簡便な手法」を提案。脚注では、単価補正で「対価性」を保持できるとし、「算定と支払いを分離することとすれば、患者負担の増加は生じない」と明記。更には、公費支援との2階建ては必須との当協会の指摘や病院団体の懸念を踏まえ、病床確保料など収入面の重複は一定の整理をするものの、公費支援の費用面の措置は「引き続き措置する」とし、加えて「患者負担分の減収についても別途対応することを想定している。」としている。
つまり、「これから」の対応は「期待される」であり、「足下」の対応は「想定している」である。
「迅速」な支援が肝要 医療費水準の復元の余地がある21年度医療費予算 合理的な方法の選択を
21年度は19年度の医療費43.6兆円を基準に高齢化分の伸びを乗せ予算が計上されている。20年度医療費の41.9兆円を基準にはしていない。「建議」は新型コロナの入院患者受け入れを要件としているが、それだけでは、43.6兆円を基準とした医療費水準には復元しない。コロナ非対応の医療機関の「減収」分の復元までは許容の範囲にあると解するのが自然である。適用対象拡大の「余地」はある。
「建議」はコロナ非対応医療機関への公費支援の「効果」に遡った見直しに言及しているが、「迅速」に「個別」に「確実」な、「単価補正」支払いに収斂していくなら歓迎し、そのことを強く望む。肝要なのは「迅速」な支援である。100万円が最大の公費支援は入金までに時間を要し、1,000万円超の減収の小児科・耳鼻咽喉科の診療所が典型だが、支援規模が小さく公費支援の「目的」が十分に果たせていない。
空床補償、休床補償、発熱外来体制補償等のほかに新たなメニューの公費支援(緊急包括支援交付金等)を敷き、金額の積み増しをしても、支給まで時間を要し、減収施設「全て」には行きわたらない。
財政審の春の建議は、平たく言えば医療費規模に関し、19年度水準の「リングに上がったうえでの今後の勝負」としており、「リングから落ちたものを叩くことまではしない」である。
医療費の予算での余剰は、国費は不要額として国庫に入り、保険料収入は次年度繰り越しや法定の基金等の積み立てになる。兆円規模の不要額の連続で、医療費のベースラインが下がることは必至である。
受診「自粛」は、がんの発見の手遅れ、難聴・失明の前段階での治療機会の逸失、高血圧・糖尿病の管理の悪化などを招いているが、コロナ対応と通常医療の「両立」が経営面で難しくなり、機能縮小、閉院が相次げば地域医療体制、皆保険は綻び瓦解する。医療界の冷静な理解と世論を改めて強く求める。
2021年6月3日
【参考】*図表をクリックすると拡大表示されます
◆単価補正、概算請求、単価変更の「仕組み」の比較
◆具体例:単価補正、概算請求、単価変更の「収入復元」比較(施設単位)
◆2020年度保険医療費は下落し、2017年度を下回る
(以上、神奈川県保険医協会政策部作成)