神奈川県保険医協会とは
開業医を中心とする保険医の生活と権利を守り、
国民の健康と医療の向上を目指す
TOP > 神奈川県保険医協会とは > 私たちの考え > 2022/5/11 政策部長談話 「財務省の『診療報酬の特例措置』は医療費『伸び率』を加え全施設に適用を コロナ対応の公費支援は2階建へ 有事措置の平時援用は厳禁」
2022/5/11 政策部長談話 「財務省の『診療報酬の特例措置』は医療費『伸び率』を加え全施設に適用を コロナ対応の公費支援は2階建へ 有事措置の平時援用は厳禁」
財務省の「診療報酬の特例措置」は医療費「伸び率」を加え全施設に適用を
コロナ対応の公費支援は2階建へ 有事措置の平時援用は厳禁
神奈川県保険医協会
政策部長 磯崎 哲男
財務省の「診療報酬の特例措置」は理のある方法
財政制度等審議会は春の建議を前に4月13日、コロナ禍の医療機関の減収補填策として、「診療報酬の特例措置」を資料提案した。これは昨年4月に提案されたものの再提案である。具体的には、一定の条件を付し、「感染拡大前など一定の合理的な時点と同水準の診療報酬を支払う手法」である。医療保険の支払い分のみを補正調整するもので、患者負担へは影響しない。当協会がコロナ禍の2020年春より提案してきた有事限定の方法論と類似である。しかし、コロナ禍3年目となった現在、通常の医療費伸び率2.4%を合理的時点に加味することが必須であり、それを抜きには「元の木阿弥」だと考えている。われわれは、この診療報酬の「補正支払い」を「改良」した導入を期待するとともに、地域医療を守っている全医療機関への適用と、平時援用厳禁を確約することを求める。
コロナ収束は未だ 医療費水準の回復も未然、外科・耳鼻科は依然、苦境
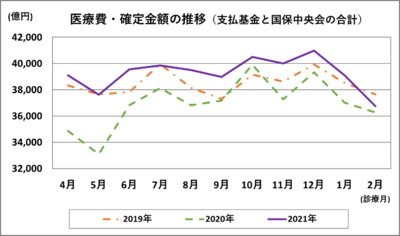
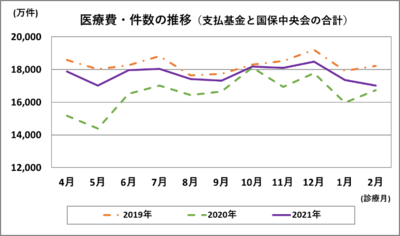
コロナ禍前の2019年度の概算医療費43.6兆円は、20年度42.2兆円へと▲1.4兆円となり、21年度は44.4兆円(推計)の見込みである。回復傾向にはあるが、感染拡大がない20年度の当初想定の水準でしかない。また、診療件数は19年度水準に回復していない。これは、現場調査等で指摘をされてきたように、高血圧や糖尿病などの慢性疾患で、自覚症状のない患者が「不要不急」の曲解により、受診の手控えをしていること、経済全体はGDP、失業率、総所得等で堅調な数字を示すものの、非正規労働者の高齢者割合の上昇にみられるように、従前からの患者負担の重さが影響し、国保や後期高齢者で経済的理由から受診件数の復調が十分ではないこととの相関が推察される。
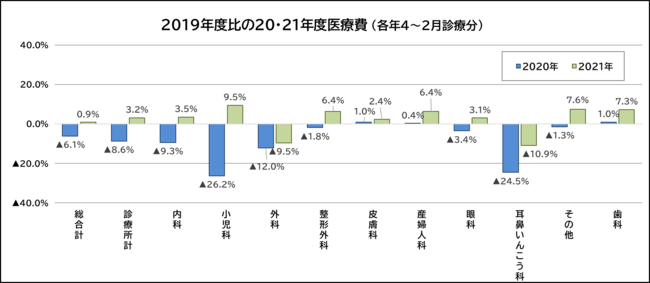
医療機関の医療費収入でみると、コロナ禍での補助金支援が最大130万円程度の診療所において厳しく、支払基金分の数字のみだが、外科、耳鼻咽喉科ではコロナ禍前よりも減収である。プラスの診療科も20年度の減額分を補填するだけの回復伸びには至っていない(図3)。
マイナス改定の重し 「合理的時点」の遡りは救済趣旨に逆行
有事3年目は感染拡大前に4.8%増で
今次診療報酬改定の改定率は本体+0.43%、薬価・材料等▲1.37%でネット(全体)は▲0.94%である。本体+0.43%のうち看護処遇改善の対応が+0.2%、不妊治療の対応が+0.2%で、これら補助金事業からの移行分を除くと、実質は+0.03%でしかない。「真水分」が+0.23%とされているが、リフィル処方箋導入と小児の感染防止対策の加算廃止により捻出された▲0.2%分を浮き立たせた財源シフトでしかない。
感染予防等の保険点数はあるものの初診・再診の基本診療料の増点はなく、診療所やコロナ患者の入院のない病院に資する財源はない。それでも歳出予算で医療は自然増と合わせ+0.8%の伸びで計上されており、22年度は44.7兆円規模の想定である。財務省の提案する「診療報酬の特例措置」の「合理的時点」が感染拡大前に遡り19年度の43.6兆円となっては元も子もない。
診療報酬の審査支払機関からの「支払い分」のみ前年水準を基準に補正調整し、有事の保険収入の減額分を「減殺」する方法として、われわれは有事1年目にその適用を提案した。これは皆保険下の医療を守る「有事限定」の方法論として今後も有効だと考える。有事3年目のいま、19年度の医療費水準43.6兆円に通常の伸び率2.4%を2回分、4.8%を載せた、補正調整で支払うことが必須となる。
全ての医療機関が面としてコロナ禍、地域医療を支えている
献身を逆手にとった施策は禁物
有事に医療資源が突如、増えることはない。コロナ専用の病床を確保した場合、空床分や病床転換分の入院患者は、他の病院が治療を引き受ける。外来で時間帯や駐車場など動線分離が可能で発熱外来を敷いた医療機関の患者の一部は、ほかの医療機関の外来で治療を引き受けている。コロナ禍で「面として」地域の医療機関が地域医療を守ってきている。ここに立脚すれば、支払い補正は全医療機関を対象にするのが道理となる。然もなくば、綻びの連鎖となっていく。
財務省の「診療報酬の特例措置」の提案は、「患者負担を除く診療報酬の減収に対する収入面の影響に対応する措置としての提案であり、感染拡大に伴う諸費用の増大等に対しては、別途必要に応じ、支援することが前提となる」と、補助金などの支援を約束している。また、災害時の概算払いやコロナ対応の保険点数の設定と同じく、「有事」に法律改定せずにできうる範囲の施策だと詳述している。
ただ、医療界には、逆利用の懸念が根強い。現行、その施策がとられうる医療費適正化計画の規定では地域別診療報酬は事実上、不可能である。財務省もその認識がある。そもそも、日々の診療報酬「算定」での患者負担の計算や、ひと月ごとの保険「請求」段階へ適用する地域別診療報酬と、審査支払機関が「支払い分」を補正調整し、平時水準を基準に復元させ「支払う」、診療報酬の特例措置は、目的も方法論も別物であり、異なる。そのことを踏まえ、診療報酬の支払い分の補正調整は「有事」限定であり、平時への援用はないことを財務省が確約することは信義則に沿うと考える。
今後の新興感染症や首都圏直下型地震などを考えれば、迅速さや透明さを欠く公費を巨額に積み増す方法は、何度もできない。有事に、皆保険の医療体制を崩さないためには、診療報酬の支払いシステムを通じ、合理的で弾力的な範囲で対応する、診療報酬の支払い分の補正調整が優位である。経営原資のベースラインを整え、政策的な補助金事業を上乗せすることで盤石化を図ることになる。
コロナ禍での医療を守るため、医療界の理解と財務省の英断を改めて求める。
2022年5月11日
参考資料(図1・図2)
* 社会保険診療報酬支払基金「統計月報」および国保中央会「国保連合会審査支払業務統計」より作成
参考資料(図3)
* 社会保険診療報酬支払基金「統計月報」より作成
財務省の「診療報酬の特例措置」は医療費「伸び率」を加え全施設に適用を
コロナ対応の公費支援は2階建へ 有事措置の平時援用は厳禁
神奈川県保険医協会
政策部長 磯崎 哲男
財務省の「診療報酬の特例措置」は理のある方法
財政制度等審議会は春の建議を前に4月13日、コロナ禍の医療機関の減収補填策として、「診療報酬の特例措置」を資料提案した。これは昨年4月に提案されたものの再提案である。具体的には、一定の条件を付し、「感染拡大前など一定の合理的な時点と同水準の診療報酬を支払う手法」である。医療保険の支払い分のみを補正調整するもので、患者負担へは影響しない。当協会がコロナ禍の2020年春より提案してきた有事限定の方法論と類似である。しかし、コロナ禍3年目となった現在、通常の医療費伸び率2.4%を合理的時点に加味することが必須であり、それを抜きには「元の木阿弥」だと考えている。われわれは、この診療報酬の「補正支払い」を「改良」した導入を期待するとともに、地域医療を守っている全医療機関への適用と、平時援用厳禁を確約することを求める。
コロナ収束は未だ 医療費水準の回復も未然、外科・耳鼻科は依然、苦境
コロナ禍前の2019年度の概算医療費43.6兆円は、20年度42.2兆円へと▲1.4兆円となり、21年度は44.4兆円(推計)の見込みである。回復傾向にはあるが、感染拡大がない20年度の当初想定の水準でしかない。また、診療件数は19年度水準に回復していない。これは、現場調査等で指摘をされてきたように、高血圧や糖尿病などの慢性疾患で、自覚症状のない患者が「不要不急」の曲解により、受診の手控えをしていること、経済全体はGDP、失業率、総所得等で堅調な数字を示すものの、非正規労働者の高齢者割合の上昇にみられるように、従前からの患者負担の重さが影響し、国保や後期高齢者で経済的理由から受診件数の復調が十分ではないこととの相関が推察される。
医療機関の医療費収入でみると、コロナ禍での補助金支援が最大130万円程度の診療所において厳しく、支払基金分の数字のみだが、外科、耳鼻咽喉科ではコロナ禍前よりも減収である。プラスの診療科も20年度の減額分を補填するだけの回復伸びには至っていない(図3)。
マイナス改定の重し 「合理的時点」の遡りは救済趣旨に逆行
有事3年目は感染拡大前に4.8%増で
今次診療報酬改定の改定率は本体+0.43%、薬価・材料等▲1.37%でネット(全体)は▲0.94%である。本体+0.43%のうち看護処遇改善の対応が+0.2%、不妊治療の対応が+0.2%で、これら補助金事業からの移行分を除くと、実質は+0.03%でしかない。「真水分」が+0.23%とされているが、リフィル処方箋導入と小児の感染防止対策の加算廃止により捻出された▲0.2%分を浮き立たせた財源シフトでしかない。
感染予防等の保険点数はあるものの初診・再診の基本診療料の増点はなく、診療所やコロナ患者の入院のない病院に資する財源はない。それでも歳出予算で医療は自然増と合わせ+0.8%の伸びで計上されており、22年度は44.7兆円規模の想定である。財務省の提案する「診療報酬の特例措置」の「合理的時点」が感染拡大前に遡り19年度の43.6兆円となっては元も子もない。
診療報酬の審査支払機関からの「支払い分」のみ前年水準を基準に補正調整し、有事の保険収入の減額分を「減殺」する方法として、われわれは有事1年目にその適用を提案した。これは皆保険下の医療を守る「有事限定」の方法論として今後も有効だと考える。有事3年目のいま、19年度の医療費水準43.6兆円に通常の伸び率2.4%を2回分、4.8%を載せた、補正調整で支払うことが必須となる。
全ての医療機関が面としてコロナ禍、地域医療を支えている
献身を逆手にとった施策は禁物
有事に医療資源が突如、増えることはない。コロナ専用の病床を確保した場合、空床分や病床転換分の入院患者は、他の病院が治療を引き受ける。外来で時間帯や駐車場など動線分離が可能で発熱外来を敷いた医療機関の患者の一部は、ほかの医療機関の外来で治療を引き受けている。コロナ禍で「面として」地域の医療機関が地域医療を守ってきている。ここに立脚すれば、支払い補正は全医療機関を対象にするのが道理となる。然もなくば、綻びの連鎖となっていく。
財務省の「診療報酬の特例措置」の提案は、「患者負担を除く診療報酬の減収に対する収入面の影響に対応する措置としての提案であり、感染拡大に伴う諸費用の増大等に対しては、別途必要に応じ、支援することが前提となる」と、補助金などの支援を約束している。また、災害時の概算払いやコロナ対応の保険点数の設定と同じく、「有事」に法律改定せずにできうる範囲の施策だと詳述している。
ただ、医療界には、逆利用の懸念が根強い。現行、その施策がとられうる医療費適正化計画の規定では地域別診療報酬は事実上、不可能である。財務省もその認識がある。そもそも、日々の診療報酬「算定」での患者負担の計算や、ひと月ごとの保険「請求」段階へ適用する地域別診療報酬と、審査支払機関が「支払い分」を補正調整し、平時水準を基準に復元させ「支払う」、診療報酬の特例措置は、目的も方法論も別物であり、異なる。そのことを踏まえ、診療報酬の支払い分の補正調整は「有事」限定であり、平時への援用はないことを財務省が確約することは信義則に沿うと考える。
今後の新興感染症や首都圏直下型地震などを考えれば、迅速さや透明さを欠く公費を巨額に積み増す方法は、何度もできない。有事に、皆保険の医療体制を崩さないためには、診療報酬の支払いシステムを通じ、合理的で弾力的な範囲で対応する、診療報酬の支払い分の補正調整が優位である。経営原資のベースラインを整え、政策的な補助金事業を上乗せすることで盤石化を図ることになる。
コロナ禍での医療を守るため、医療界の理解と財務省の英断を改めて求める。
2022年5月11日
参考資料(図1・図2)
* 社会保険診療報酬支払基金「統計月報」および国保中央会「国保連合会審査支払業務統計」より作成
参考資料(図3)
* 社会保険診療報酬支払基金「統計月報」より作成