神奈川県保険医協会とは
開業医を中心とする保険医の生活と権利を守り、
国民の健康と医療の向上を目指す
TOP > 神奈川県保険医協会とは > 私たちの考え > 2018/8/24 政策部長談話 「家計格差に左右されない受診機会の確保へ 患者負担の解消へ、発想の転換を求める」
2018/8/24 政策部長談話 「家計格差に左右されない受診機会の確保へ 患者負担の解消へ、発想の転換を求める」
家計格差に左右されない受診機会の確保へ
患者負担の解消へ、発想の転換を求める
神奈川県保険医協会
政策部長 桑島 政臣
◆ 患者負担は受診の障壁でしかない
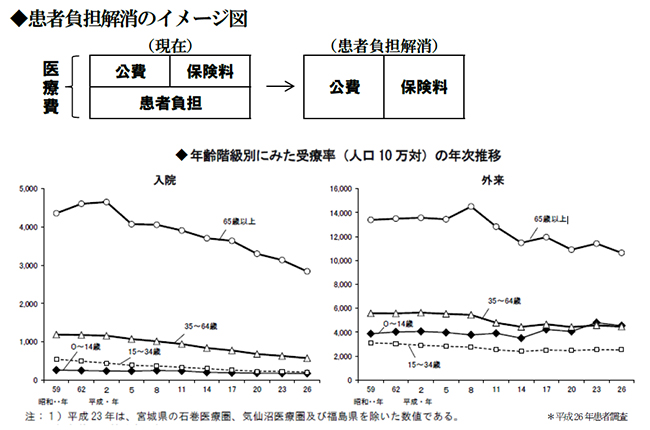
患者負担をめぐり、後期高齢者の2割負担化、受診時定額負担導入、給付率変動制(=患者負担率変動制)、医薬品の参照価格制や薬剤の可変償還率、軽医療外し(給付の重点化)などが取り沙汰されている。今後は財政健全化のための財政制度等審議会での検討や法制化等のために社会保障審議会医療保険部会での議論になると見られる。これらは患者負担の過重化に歩を進めるものであり、受診の「障壁」が高くなるだけであり、受診抑制・受診中断を促進させ、決して健康寿命を延ばすことに繋がらない。逆に、病気の悪化、重症化を招くばかりか、将来への不安を増長させ、制度の周知不足・理解不足も手伝い、貯蓄性向を高め経済循環を悪くするのではないか。われわれは、長年の患者負担増政策をやめ、患者負担そのものを解消する方向が未来を拓くと確信する。
◆ 医療費の財源に魔法はない
医療財源の世界に魔法使いはいない。医療費の財源は、「公費」、「保険料」、「患者負担」の3つで構成され、これしか財源はない。公費は「保険給付」に対し一定の比率で支出され、保険料は個別の「賃金」に応じて定率・定額で徴収され、患者負担は個別の「医療費」に応じ定率で負担する。これが制度的に決まっている。この制度的枠組みを度外視し公費の増加でのみ賄うとの議論は空理空論となる。
患者負担を増やすということは、公費と保険料が減ることであるが、トータルの医療費の規模は減らない。財源が患者負担にスイッチするだけである。社会的に必要な医療費の大枠は大きくは変わらない。
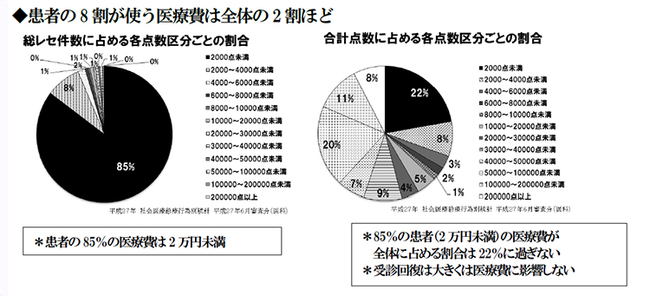
無論、受診抑制により医療費の減少はあるが、8割の患者が使う医療費は全体の2割でしかなく、高額医療の患者は高額療養費制度(負担上限)に該当し受療行動に影響はない。この医療費の構造から言って、兆円規模の変動にはならない。しかし、費用よりもコモンディジーズで受診する患者の減少、受診機会の喪失の方が社会的に影響が大きい。受療率の変遷を辿れば下落が明らかである。生産性の向上が昨今いわれるが、社会的損失が大きいのである。
われわれは、疾病自己責任を背景とした「患者負担」そのものを解消し、公費と保険料で財源を賄うことを以前より提唱しており、医療者、患者・国民、政策立案者などに改めて強く呼びかける。
◆ 患者負担の解消の財源は「患者負担」
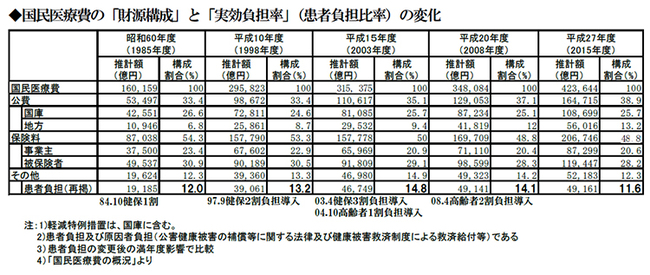
いま42兆円の医療費のうち患者負担は5兆円である。これを解消すると、その分は公費、つまりは税金と、保険料で賄うことになる。制度のルール上、そうなるというだけである。
巷では患者負担解消の「財源はどうするか?」と医療者を中心に根強い声があるが、現実に患者負担5兆円は患者という国民が負担しており、「欠損金」でもなんでもない。確実な財源である。
つまりは、「受診後払い」の「患者負担」を、公費と保険料で「前払い」にするだけである。
国民1億人として患者負担5兆円は、1人あたり年間5万円であり、月換算で4千円強となる。これを保険料と公費に振り分けるのであり、追加負担ではない。現実にしている負担を受診の前にするのか後にするかの話である。年間の受診者は国民の5人に2人(国立社会保障・人口問題研究所調査)であり、患者となれば12.5万円かかる計算となる。が、誰もが病気になるのであり、患者負担解消は共助・公助で社会保障制度としての医療保険の根本理念の徹底を図ることになる。
◆ 民間医療保険の保険料5兆円は不要に
いま国民の6割が民間医療保険に加入しており、年間5兆円の保険料を支払っている。これは受診時の患者負担の支払に備えたものである。つまり患者負担5兆円に備えて、追加で5兆円を私的に支払い用意するという倒錯した事態となっている。
患者負担の解消は、民間医療保険の役割を差額ベッド代や先進医療への備え程度のものに変える。つまり、民間医療保険の保険料負担5兆円を殆ど不要とし、家計を大幅に楽にする。
◆ 患者負担解消の社会的要請の証左、小児医療費助成 自治体の追加負担も別施策へ
この四半世紀、住民運動や行政努力で制度改善が進む小児医療費助成は中学卒まで以上を対象とする市町村が全国の9割弱に及んでいる(1,500市町村)。当初は全国の4%(79市町村)でしかなく隔世の感が強いが、これは患者負担解消の希求、社会的要請がいかに強いものかを物語っている。
これは自治体が追加で財源負担をし、小児の医療費の患者負担を「補填」しているものである。この金額は約4,000億円に上ると見られる。患者負担5兆円の一部4,000億円を自治体で「肩代わり」している構図だが、これも患者負担解消で不要となり、別の施策に振り向けることが可能となる。
◆ 小児医療費助成で医療費は増えていない 過去の老人医療も抑制された受診が回復しただけ
小児医療費助成に関しては、自治体の積極姿勢に対し、国は医療需要を喚起し医療費増を招くとの理由で市町村国保への国庫補助金を減額する制裁措置をとっている。この4月から少子化対策の一環として未就学児への助成部分へは制裁解除としたが、就学以降は依然と制裁措置を継続している。
しかし、「不必要な受診」「コンビニ受診」の懸念に関し「因果関係」を示す根拠はなにもない。ここ5年(2009年-2014年)、0-14歳の国民医療費は2,400億円台で一定し増減を数%範囲で繰り返し大きな変動はない。小児医療助成の先進地の東京都(2007年10月から中学卒業迄を無料化)は、救急車の出動が毎年1万件の増加に反し中学卒までの年齢層は一貫して件数が横ばいである(東京消防庁)。平日夜間診療や、休日・全夜間診療の件数も制度拡充と連動はしていない(東京都)。
過去の老人医療費の無料化(1973年10月~83年2月)は平均15.3%医療費が伸びたため過度な受診を惹起したと喧伝される。しかし、これは石油危機での狂乱物価で診療報酬の改定率が1974年の35.0%を皮切りに高水準(10年間平均7.7%)となり、人口増(同1.0%)、高齢者人口増(同4.6%)や(合計13.3%)、CT、超音波の新技術の導入などが重なったものである。正味の増加分は平均2%もない。それまでの患者負担(多くは国保3割)で抑制されていた受診が顕在化しただけである。
◆ 高額療養費制度の優位性を崩すな 実効給付率上昇は高齢者医療増での公費負担増の当然の結果
1973年導入の患者負担の「負担上限」となる高額療養費は、高額負担のストッパーとし機能してきた。それが「実効負担率」(全体の「患者負担÷医療費」)を安定させてきた。財政制度等審議会で近年の実効負担率の2%弱ポイントの低下が槍玉にされたが、これは公費5割負担の後期高齢者医療の国民医療費全体に占める割合が増加し、「実効給付率」が向上した当然の帰結に過ぎない。
高額療養費の上限は近年引き上げが連続し、当初の6万3,600円は最高上限25万2,600円に及び、いま更なる多段階化と引き上げが軽医療の保険外し、保険給付の重点化との関連で俎上にある。医療保険制度の優位性を壊す愚は犯してはならない。8割の患者が使う医療費は全体の2割に過ぎず、1人2万円(患者負担6千円)以下である。これを軽医療とし保険から外すと社会的影響は甚大となる。
患者負担解消での受診回復も8割の患者が使う医療費は全体の2割のため、仮に10%増となっても影響は2%増に過ぎないのである。
かつて健保本人は10割給付(0割負担)で、少額利用料の初診200円、入院1日60円(1月間)とセットになっていた。先進国でもイギリスの無料やドイツの3カ月で10ユーロ(1,289円)限度など少額の利用とし、制度思想として「患者負担ゼロ」を敷いている国々がある。医療費・質・アクセスの三つの満足は難しい。欧州はアクセスを制限している。日本は医療者の犠牲により医療費が独仏より低い。患者負担解消による受診機会の保障は無理筋の話しではない。われわれは患者負担の解消を強く訴える。
2018年8月24日
家計格差に左右されない受診機会の確保へ
患者負担の解消へ、発想の転換を求める
神奈川県保険医協会
政策部長 桑島 政臣
◆ 患者負担は受診の障壁でしかない
患者負担をめぐり、後期高齢者の2割負担化、受診時定額負担導入、給付率変動制(=患者負担率変動制)、医薬品の参照価格制や薬剤の可変償還率、軽医療外し(給付の重点化)などが取り沙汰されている。今後は財政健全化のための財政制度等審議会での検討や法制化等のために社会保障審議会医療保険部会での議論になると見られる。これらは患者負担の過重化に歩を進めるものであり、受診の「障壁」が高くなるだけであり、受診抑制・受診中断を促進させ、決して健康寿命を延ばすことに繋がらない。逆に、病気の悪化、重症化を招くばかりか、将来への不安を増長させ、制度の周知不足・理解不足も手伝い、貯蓄性向を高め経済循環を悪くするのではないか。われわれは、長年の患者負担増政策をやめ、患者負担そのものを解消する方向が未来を拓くと確信する。
◆ 医療費の財源に魔法はない
医療財源の世界に魔法使いはいない。医療費の財源は、「公費」、「保険料」、「患者負担」の3つで構成され、これしか財源はない。公費は「保険給付」に対し一定の比率で支出され、保険料は個別の「賃金」に応じて定率・定額で徴収され、患者負担は個別の「医療費」に応じ定率で負担する。これが制度的に決まっている。この制度的枠組みを度外視し公費の増加でのみ賄うとの議論は空理空論となる。
患者負担を増やすということは、公費と保険料が減ることであるが、トータルの医療費の規模は減らない。財源が患者負担にスイッチするだけである。社会的に必要な医療費の大枠は大きくは変わらない。
無論、受診抑制により医療費の減少はあるが、8割の患者が使う医療費は全体の2割でしかなく、高額医療の患者は高額療養費制度(負担上限)に該当し受療行動に影響はない。この医療費の構造から言って、兆円規模の変動にはならない。しかし、費用よりもコモンディジーズで受診する患者の減少、受診機会の喪失の方が社会的に影響が大きい。受療率の変遷を辿れば下落が明らかである。生産性の向上が昨今いわれるが、社会的損失が大きいのである。
われわれは、疾病自己責任を背景とした「患者負担」そのものを解消し、公費と保険料で財源を賄うことを以前より提唱しており、医療者、患者・国民、政策立案者などに改めて強く呼びかける。
◆ 患者負担の解消の財源は「患者負担」
いま42兆円の医療費のうち患者負担は5兆円である。これを解消すると、その分は公費、つまりは税金と、保険料で賄うことになる。制度のルール上、そうなるというだけである。
巷では患者負担解消の「財源はどうするか?」と医療者を中心に根強い声があるが、現実に患者負担5兆円は患者という国民が負担しており、「欠損金」でもなんでもない。確実な財源である。
つまりは、「受診後払い」の「患者負担」を、公費と保険料で「前払い」にするだけである。
国民1億人として患者負担5兆円は、1人あたり年間5万円であり、月換算で4千円強となる。これを保険料と公費に振り分けるのであり、追加負担ではない。現実にしている負担を受診の前にするのか後にするかの話である。年間の受診者は国民の5人に2人(国立社会保障・人口問題研究所調査)であり、患者となれば12.5万円かかる計算となる。が、誰もが病気になるのであり、患者負担解消は共助・公助で社会保障制度としての医療保険の根本理念の徹底を図ることになる。
◆ 民間医療保険の保険料5兆円は不要に
いま国民の6割が民間医療保険に加入しており、年間5兆円の保険料を支払っている。これは受診時の患者負担の支払に備えたものである。つまり患者負担5兆円に備えて、追加で5兆円を私的に支払い用意するという倒錯した事態となっている。
患者負担の解消は、民間医療保険の役割を差額ベッド代や先進医療への備え程度のものに変える。つまり、民間医療保険の保険料負担5兆円を殆ど不要とし、家計を大幅に楽にする。
◆ 患者負担解消の社会的要請の証左、小児医療費助成 自治体の追加負担も別施策へ
この四半世紀、住民運動や行政努力で制度改善が進む小児医療費助成は中学卒まで以上を対象とする市町村が全国の9割弱に及んでいる(1,500市町村)。当初は全国の4%(79市町村)でしかなく隔世の感が強いが、これは患者負担解消の希求、社会的要請がいかに強いものかを物語っている。
これは自治体が追加で財源負担をし、小児の医療費の患者負担を「補填」しているものである。この金額は約4,000億円に上ると見られる。患者負担5兆円の一部4,000億円を自治体で「肩代わり」している構図だが、これも患者負担解消で不要となり、別の施策に振り向けることが可能となる。
◆ 小児医療費助成で医療費は増えていない 過去の老人医療も抑制された受診が回復しただけ
小児医療費助成に関しては、自治体の積極姿勢に対し、国は医療需要を喚起し医療費増を招くとの理由で市町村国保への国庫補助金を減額する制裁措置をとっている。この4月から少子化対策の一環として未就学児への助成部分へは制裁解除としたが、就学以降は依然と制裁措置を継続している。
しかし、「不必要な受診」「コンビニ受診」の懸念に関し「因果関係」を示す根拠はなにもない。ここ5年(2009年-2014年)、0-14歳の国民医療費は2,400億円台で一定し増減を数%範囲で繰り返し大きな変動はない。小児医療助成の先進地の東京都(2007年10月から中学卒業迄を無料化)は、救急車の出動が毎年1万件の増加に反し中学卒までの年齢層は一貫して件数が横ばいである(東京消防庁)。平日夜間診療や、休日・全夜間診療の件数も制度拡充と連動はしていない(東京都)。
過去の老人医療費の無料化(1973年10月~83年2月)は平均15.3%医療費が伸びたため過度な受診を惹起したと喧伝される。しかし、これは石油危機での狂乱物価で診療報酬の改定率が1974年の35.0%を皮切りに高水準(10年間平均7.7%)となり、人口増(同1.0%)、高齢者人口増(同4.6%)や(合計13.3%)、CT、超音波の新技術の導入などが重なったものである。正味の増加分は平均2%もない。それまでの患者負担(多くは国保3割)で抑制されていた受診が顕在化しただけである。
◆ 高額療養費制度の優位性を崩すな 実効給付率上昇は高齢者医療増での公費負担増の当然の結果
1973年導入の患者負担の「負担上限」となる高額療養費は、高額負担のストッパーとし機能してきた。それが「実効負担率」(全体の「患者負担÷医療費」)を安定させてきた。財政制度等審議会で近年の実効負担率の2%弱ポイントの低下が槍玉にされたが、これは公費5割負担の後期高齢者医療の国民医療費全体に占める割合が増加し、「実効給付率」が向上した当然の帰結に過ぎない。
高額療養費の上限は近年引き上げが連続し、当初の6万3,600円は最高上限25万2,600円に及び、いま更なる多段階化と引き上げが軽医療の保険外し、保険給付の重点化との関連で俎上にある。医療保険制度の優位性を壊す愚は犯してはならない。8割の患者が使う医療費は全体の2割に過ぎず、1人2万円(患者負担6千円)以下である。これを軽医療とし保険から外すと社会的影響は甚大となる。
患者負担解消での受診回復も8割の患者が使う医療費は全体の2割のため、仮に10%増となっても影響は2%増に過ぎないのである。
かつて健保本人は10割給付(0割負担)で、少額利用料の初診200円、入院1日60円(1月間)とセットになっていた。先進国でもイギリスの無料やドイツの3カ月で10ユーロ(1,289円)限度など少額の利用とし、制度思想として「患者負担ゼロ」を敷いている国々がある。医療費・質・アクセスの三つの満足は難しい。欧州はアクセスを制限している。日本は医療者の犠牲により医療費が独仏より低い。患者負担解消による受診機会の保障は無理筋の話しではない。われわれは患者負担の解消を強く訴える。
2018年8月24日