神奈川県保険医協会とは
開業医を中心とする保険医の生活と権利を守り、
国民の健康と医療の向上を目指す
TOP > 神奈川県保険医協会とは > 私たちの考え > 2016/12/7 政策部長談話 「支払基金の組織改革に潜む『代理機関』創設の深謀遠慮を衝く 医師の裁量権の否定と医療情報の合法的な二次利用は危険」
2016/12/7 政策部長談話 「支払基金の組織改革に潜む『代理機関』創設の深謀遠慮を衝く 医師の裁量権の否定と医療情報の合法的な二次利用は危険」
支払基金の組織改革に潜む「代理機関」創設の深謀遠慮を衝く
医師の裁量権の否定と医療情報の合法的な二次利用は危険
神奈川県保険医協会
政策部長 桑島 政臣
現在「データヘルス時代の質の高い医療の実現に向けた有識者検討会」(以下「有識者検討会」)が、審査の全国統一化、審査・支払機関の人員・体制の削減、役割変更に関し、年末の報告書公表に向け議論を重ねている。また、これとは別に個人の医療情報の合法的な二次利用に向けた「代理機関」の枠組み作りも検討が進められている。この二つの動きはいずれ交錯し「大転換」となると考えている。地域実情を鑑みない審査の統一は医療の画一化、医師の裁量権の否定へと連動し、また医療情報の二次利用の合法化、企業等の利活用の横行は、人権侵害への拡大も危惧される。われわれは、良識ある議論を期待するとともに、医療界の警戒を強く喚起する。
◆ 効率的で質の高い医療の実現へ、審査統一と支払基金等の組織改革?を提案
審査・支払とは、健康保険の保険診療に関する話である。医療機関が保険診療の「対価」である診療報酬を各都道府県の審査・支払機関(=社会保険診療報酬支払基金(以下「支払基金」)と国民健康保険中央会及び国民健康保険団体連合会(以下「国保連」))に請求し、請求内容の「審査」を経て、診療報酬が医療機関に「支払」われている。審査は、診療担当者、保険者、学識経験者(公益)各々の代表数十人規模の医師(歯科医師)による「三者構成」の審査委員会で保険診療のルールと医学的知見に基づき行われている。医師審査の前には事務職員の事務点検等の審査共助があり、近年はコンピューターによるチェックが活用されている。
これに関し、規制改革会議より支払基金の「組織をゼロベースで見直すべき」と強い要望が出され、厚労省に有識者検討会が今年4月に設置された。目的は、ICT時代に応じた「効率的で質の高い医療の実現」。この有識者会議には規制改革会議のメンバーが委員に就いており、年内の報告書公表へ、この間、(1) 審査・支払効率化WG(ワーキング・グループ)と (2) ビッグデータ活用WGの2つのWGが非公開で議論を重ねてきた。
これまで会議では医師審査の割合縮小や、人工知能(AI)による医師審査の効率化、審査の分割・保険者単位の民間業者委託、韓国HIRA(健康保険審査評価院)の機械的審査などが俎上に挙げられてきた。
◆ 保険者サイドからの「見直し」議論はない、「医療標準」念頭の規制改革会議の越権と不見識
しかし、そもそも支払基金、国保連は、支払基金法や国民健康保険法に基づき、医療保険等の円滑な事業遂行を目的に、中央と都道府県単位に設立された民間法人、公法人であり、「独立した機関」である。組織運営は、事業費用を負担する保険者をはじめ、診療担当者、被保険者、公益の各々の代表で構成される理事会で方針が決められている。そこでは規制改革会議の主張する「ゼロベースでの見直し」は、これまで出されていない。「保険者」からさえ出されてはおらず、「外野」から執拗に注文付けされる筋合いは本来ないのである。
保険診療は、患者の個別性のある医療の性格上、療養担当規則で投薬などは「必要と認められる場合」とされ、医薬品の用法・用量は「年齢・症状に応じて適宜増減」と、医師に一定の「裁量」を認めている。よって、「機械的」な判断ができないものが多く、専門家の医師による医学的判断による審査が必要となっている。
現実社会では地域により医師・看護師などの医療人材や、超急性期病床や回復期病床、在宅療養支援診療所などの医療施設、CT・MRIなどの医療設備などの規模や数量、地理的配置、人口比は不統一で格差がある。医療資源の地域的不均衡や地域事情を考慮し、「地元」の医師が合理的医学的判断に基づき審査を行っている。
地域実情を無視し、無理に審査の全国統一化を図れば、患者に提供される医療に齟齬が生じ、医療の画一化、医師の裁量権の否定、患者の不利益へと連動する危険が非常に強い。1980年代に米国を倣い唱えられた「医療標準」の導入を想起させ、昨今、経済財政諮問会議が唱える医療費の地域差半減も、同様の暴論であり、われわれは強く反対する。先頃、規制改革会議が唱えた審査・支払の保険者単位での分割・民間業者委託は各都道府県単位に一元化されている審査の統一性を大きく欠くことになり、論外である。
◆ 保険者機能の強化 マイナンバーのインフラ活用で支払基金をデータヘルスの推進役へ
審査の効率化・全国統一が前面に出た感がある有識者検討会だが、「本当の狙い」は会議名称が示す通り、組織改革にあると、われわれは考えている。
有識者検討会の初回会合(4月25日)は、大きな論点で (1) 保険者機能の強化と医療の質向上と、(2) 審査の効率化・統一化の推進と組織体制の2つを挙げた。第一の論点、「保険者機能の強化」とは、▽ビッグデータ、ICT利用によるレセプトデータの分析、▽医療と介護のレセプトと健診データの連結による生涯の疾病・健康管理、▽医療機関選択に必要なデータ提供、▽韓国HIRA(健康保険審査評価院)をモデルにした医療機関の質の評価等である。支払基金、国保連の従前の役割と異質なサービス提供が挙げられ、データヘルス(データ分析による保健事業)の推進役が期待されている。
しかも、マイナンバー制度のインフラを活用した支払基金と国保連のレセプトデータの連結、厚労省が保有するNDB(ナショナルデータベース)の支払基金・国保連での活用が挙げられている。
組織的改革が審査効率化に優先する論点であり、塩崎厚労大臣は初回会合で「業務集団から頭脳集団へ」「役割の再定義が必要」と、役割の転換を強調している。
◆ 医療情報を名寄せ集積・匿名処理で第三者提供する「代理機関」の陰 支払基金の役割を変更か
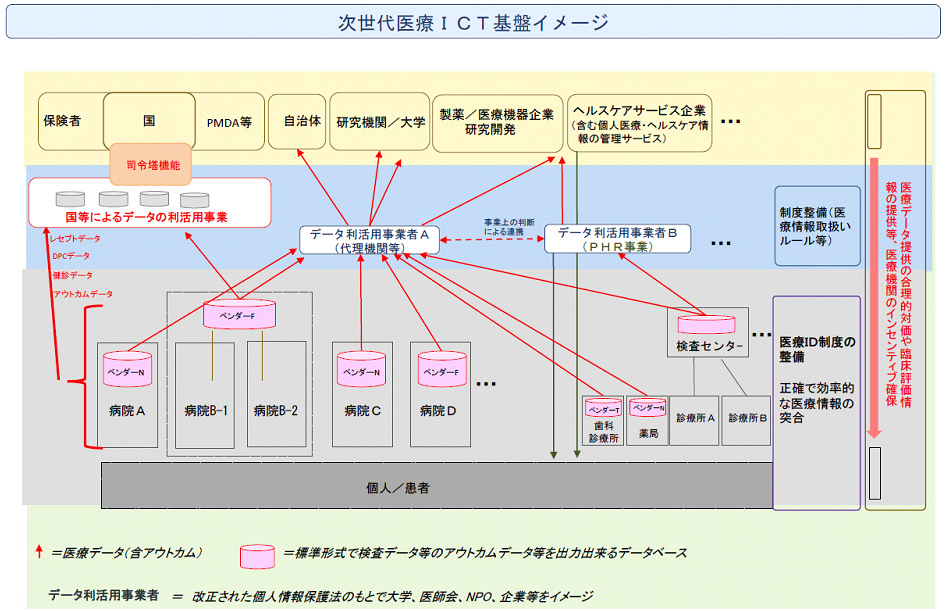
これと連動、重なるかのように、内閣官房「健康・医療戦略室」の「次世代医療ICT基盤協議会」では、医療情報の取扱制度をテーマに15のWGが設置され、「代理機関(仮称)」の具体化に向け今年3月31日から非公開で議論が重ねられている。「代理機関」とは、各医療機関からの「記名」(実名)の医療情報・医療データを集め、「名寄せ」処理で「患者」ごとにまとめ、「匿名」処理した「匿名加工情報」や「統計情報」を、第三者の研究機関や製薬企業等の「民間」に提供する、国の「認定」機関である。
医療情報の利活用は、患者本人の承諾を得て記名情報として利用できる「オプトイン」の世界と、医療機関ごとに匿名加工した情報を本人の承諾なしに利用する「オプトアウト」の世界が並存する。これが医学研究や医薬品開発に利用しにくい、病院ごとの匿名加工では複数の医療機関にまたがって1人の患者の病歴を追跡できないなどとし、この「代理機関」が構想されており、「医療情報の"ハブ"」と位置づけている。
健康・医療戦略室の藤本康二次長は、「代理機関」の活動開始は「医療等ID」(医療・健康介護分野での患者の識別ID)導入にあわせ2018年度が目標と、3月の神奈川県主催のセミナーで言及している。
医療等IDは支払基金が発行する。また、社会保険のレセプト情報と全ての特定健診の検査データは支払基金を経由し厚労省に集積されNDB(ナショナル・データベース)となっている。以上を総合すると「代理機関」の機能を、支払基金に役割を担わせるのが合理的な見立てとなる。
現在、医療機関からの患者情報の提供が守秘義務違反に当たらないとする制度的在り方や情報管理の安全確保が論点となっているが、経営基盤の確立・安定化のための収益の確保へ、「代理機関」からの情報提供の「対価」や医療情報の「商品化」も課題となるはずであり、これらも問題である。
◆ 医療等ID、遠隔診療、マイナンバーの健康保険証代用に秘められた思惑
医療等IDは、マイナンバーとは異なる保健医療分野専用の患者の識別符号。被保険者番号と違い転職等でも変動せず、「病歴」が一生涯たどれ、患者情報の地域医療連携で活用でき目的別に患者に複数発行となる。2018年度から段階的に、2020年度から本格運用となる。この医療等IDはマイナンバーのインフラを活用するが、現在この実運用に特化した「医療等分野専用ネットワーク」の構築が開発段階途中である。
これに先立ち2017年7月よりマイナンバーカード(「個人番号カード」)に健康保険証の機能を持たせ、医療機関がオンラインで保険資格を確認する仕組みとなる。ICチップつきマイナンバーカードは、2019年度末で健康保険証の枚数と同じ8,700万枚の発行を予定している。マイナンバーカードのICチップには公的個人認証アプリ「電子証明書」を格納しており、身分証明書の「国民ID」となる。電子証明書はスマホとの一体化や、指紋や虹彩との対応づけが検討され、救急搬送患者の治療での医療情報活用まで射程に入っている。日常生活で身近な医療への利便性を「梃」に、マイナンバーカードの普及を促進する企図が横たわっている。
最近話題の「遠隔診療」は、離島や僻地の「遠隔地」の診療に限定していない。スマホを使った多忙なサラリーマンの診察・健康相談も該当し、既に「ポケットドクター」などの医療サービスが現実に始まっている。2018年の診療報酬改定で対面診療と同体系とし後押しする方針と報道されている。今春、電子処方箋は解禁され医師と薬剤師が「保健医療福祉分野の公開鍵基盤(HPKI)」を利用し電子署名をすることを条件に可能となる等、医療情報環境も変化を見せている。医療等ID、国民IDを通じた医療情報集積の進展は要注意である。
◆ 次世代医療情報基盤の中核となる代理機関 集積予定のカルテ情報の黙示的同意での利用の危惧も
10月19日、「保健医療分野におけるICT活用推進懇談会」は、「次世代型保健医療システム」の構築を提言した。これは医療等IDを基盤とした、医療機関や保険者の保有する健常時から疾病介護段階迄の保健医療データの統合、集積データの分析や匿名加工、AIでの解析によるリアルタイムの診療支援を内容とする。
この懇談会の座長を務めた国立社会保障・人口問題研究所の森田朗所長は11月22日横浜市で講演し、情報連携に医療等IDではなくマイナンバーを用いる方が制度の複雑化を回避し制度構築の費用は節約できると示した。が、セキュリティーの点から、機微性の高い医療等はドイツなどのセパレートモデルにならい分野別の識別符号「医療等ID」と落着した経緯を全く無にしている。マイナンバーに執着し皮算用を弾いている勢力は、マイナンバーそのものへ横浜はじめ全国8地裁で違憲訴訟がおき裁判中であることを踏まえるべきである。
政府はこれまで「次世代医療ICT基盤」とし、先述の「代理機関」とマイナポータル(2017年7月運用)を活用した「PHR」(Personal Health Records:個人が生涯にわたり自分自身に関する医療・健康情報を収集・保存し活用できる仕組み)を主とするプラットホームを構想してきており、この10月に提言された「次世代型保健医療システム」は、それそのものである。この中核が「代理機関」となる。
これらの仕組みを構築する上で、医療情報、個人情報の扱いが隘路となる。昨年、個人情報保護法が改定され、「匿名加工情報」の企業の利活用を可能とする一方、「病歴」を含む個人情報は「要配慮個人情報」と定義し、個人同意での取得を「原則」義務化し、オプトアウトを禁じている。オプトアウトとはホームページや院内掲示で個人情報の二次利用をうたえば黙示的に同意とみなす方法であり、個人が利用停止の拒否権を行使することを担保し、二次利用を可能とするものである。
しかしこれに関し、厚労・文科・経産の三省合同の「医学研究等における個人情報の取り扱いに関する合同会議」で厚労省は、カルテ情報など人体由来ではない患者情報の新規取得は、「必ずしもIC(インフォームド・コンセント)を要しない」とし、「要配慮個人情報」でありながら、事実上、従来のオプトアウトで対応可能としている。
これに重ね、超短時間の国会審議で、「官民データ活用推進基本法」が本日、成立した。これは、企業や公的機関が保有する個人情報の「活用ルールの原則」を法定化したもので、個人情報の「IoT(モノのインターネット)」などへの活用や、官民のビッグデータの規格整備や互換性確保などの基盤整備や誰でも自由に使えるオープンデータ化を図ることを内容としている。
現段階では、政府の構想する「代理機関」は法的なクリアしておらず、法改定が必要となるとされているが、様々な布石が着実に打たれている。
われわれは改めて、審査の全国統一、医師の裁量権の否定、医療情報の二次利用の合法化に反対する。
2016年12月7日
* IT戦略本部 第5回 情報通信技術(IT)の利活用に関する制度整備検討会(2015.12.1)資料より
支払基金の組織改革に潜む「代理機関」創設の深謀遠慮を衝く
医師の裁量権の否定と医療情報の合法的な二次利用は危険
神奈川県保険医協会
政策部長 桑島 政臣
現在「データヘルス時代の質の高い医療の実現に向けた有識者検討会」(以下「有識者検討会」)が、審査の全国統一化、審査・支払機関の人員・体制の削減、役割変更に関し、年末の報告書公表に向け議論を重ねている。また、これとは別に個人の医療情報の合法的な二次利用に向けた「代理機関」の枠組み作りも検討が進められている。この二つの動きはいずれ交錯し「大転換」となると考えている。地域実情を鑑みない審査の統一は医療の画一化、医師の裁量権の否定へと連動し、また医療情報の二次利用の合法化、企業等の利活用の横行は、人権侵害への拡大も危惧される。われわれは、良識ある議論を期待するとともに、医療界の警戒を強く喚起する。
◆ 効率的で質の高い医療の実現へ、審査統一と支払基金等の組織改革?を提案
審査・支払とは、健康保険の保険診療に関する話である。医療機関が保険診療の「対価」である診療報酬を各都道府県の審査・支払機関(=社会保険診療報酬支払基金(以下「支払基金」)と国民健康保険中央会及び国民健康保険団体連合会(以下「国保連」))に請求し、請求内容の「審査」を経て、診療報酬が医療機関に「支払」われている。審査は、診療担当者、保険者、学識経験者(公益)各々の代表数十人規模の医師(歯科医師)による「三者構成」の審査委員会で保険診療のルールと医学的知見に基づき行われている。医師審査の前には事務職員の事務点検等の審査共助があり、近年はコンピューターによるチェックが活用されている。
これに関し、規制改革会議より支払基金の「組織をゼロベースで見直すべき」と強い要望が出され、厚労省に有識者検討会が今年4月に設置された。目的は、ICT時代に応じた「効率的で質の高い医療の実現」。この有識者会議には規制改革会議のメンバーが委員に就いており、年内の報告書公表へ、この間、(1) 審査・支払効率化WG(ワーキング・グループ)と (2) ビッグデータ活用WGの2つのWGが非公開で議論を重ねてきた。
これまで会議では医師審査の割合縮小や、人工知能(AI)による医師審査の効率化、審査の分割・保険者単位の民間業者委託、韓国HIRA(健康保険審査評価院)の機械的審査などが俎上に挙げられてきた。
◆ 保険者サイドからの「見直し」議論はない、「医療標準」念頭の規制改革会議の越権と不見識
しかし、そもそも支払基金、国保連は、支払基金法や国民健康保険法に基づき、医療保険等の円滑な事業遂行を目的に、中央と都道府県単位に設立された民間法人、公法人であり、「独立した機関」である。組織運営は、事業費用を負担する保険者をはじめ、診療担当者、被保険者、公益の各々の代表で構成される理事会で方針が決められている。そこでは規制改革会議の主張する「ゼロベースでの見直し」は、これまで出されていない。「保険者」からさえ出されてはおらず、「外野」から執拗に注文付けされる筋合いは本来ないのである。
保険診療は、患者の個別性のある医療の性格上、療養担当規則で投薬などは「必要と認められる場合」とされ、医薬品の用法・用量は「年齢・症状に応じて適宜増減」と、医師に一定の「裁量」を認めている。よって、「機械的」な判断ができないものが多く、専門家の医師による医学的判断による審査が必要となっている。
現実社会では地域により医師・看護師などの医療人材や、超急性期病床や回復期病床、在宅療養支援診療所などの医療施設、CT・MRIなどの医療設備などの規模や数量、地理的配置、人口比は不統一で格差がある。医療資源の地域的不均衡や地域事情を考慮し、「地元」の医師が合理的医学的判断に基づき審査を行っている。
地域実情を無視し、無理に審査の全国統一化を図れば、患者に提供される医療に齟齬が生じ、医療の画一化、医師の裁量権の否定、患者の不利益へと連動する危険が非常に強い。1980年代に米国を倣い唱えられた「医療標準」の導入を想起させ、昨今、経済財政諮問会議が唱える医療費の地域差半減も、同様の暴論であり、われわれは強く反対する。先頃、規制改革会議が唱えた審査・支払の保険者単位での分割・民間業者委託は各都道府県単位に一元化されている審査の統一性を大きく欠くことになり、論外である。
◆ 保険者機能の強化 マイナンバーのインフラ活用で支払基金をデータヘルスの推進役へ
審査の効率化・全国統一が前面に出た感がある有識者検討会だが、「本当の狙い」は会議名称が示す通り、組織改革にあると、われわれは考えている。
有識者検討会の初回会合(4月25日)は、大きな論点で (1) 保険者機能の強化と医療の質向上と、(2) 審査の効率化・統一化の推進と組織体制の2つを挙げた。第一の論点、「保険者機能の強化」とは、▽ビッグデータ、ICT利用によるレセプトデータの分析、▽医療と介護のレセプトと健診データの連結による生涯の疾病・健康管理、▽医療機関選択に必要なデータ提供、▽韓国HIRA(健康保険審査評価院)をモデルにした医療機関の質の評価等である。支払基金、国保連の従前の役割と異質なサービス提供が挙げられ、データヘルス(データ分析による保健事業)の推進役が期待されている。
しかも、マイナンバー制度のインフラを活用した支払基金と国保連のレセプトデータの連結、厚労省が保有するNDB(ナショナルデータベース)の支払基金・国保連での活用が挙げられている。
組織的改革が審査効率化に優先する論点であり、塩崎厚労大臣は初回会合で「業務集団から頭脳集団へ」「役割の再定義が必要」と、役割の転換を強調している。
◆ 医療情報を名寄せ集積・匿名処理で第三者提供する「代理機関」の陰 支払基金の役割を変更か
これと連動、重なるかのように、内閣官房「健康・医療戦略室」の「次世代医療ICT基盤協議会」では、医療情報の取扱制度をテーマに15のWGが設置され、「代理機関(仮称)」の具体化に向け今年3月31日から非公開で議論が重ねられている。「代理機関」とは、各医療機関からの「記名」(実名)の医療情報・医療データを集め、「名寄せ」処理で「患者」ごとにまとめ、「匿名」処理した「匿名加工情報」や「統計情報」を、第三者の研究機関や製薬企業等の「民間」に提供する、国の「認定」機関である。
医療情報の利活用は、患者本人の承諾を得て記名情報として利用できる「オプトイン」の世界と、医療機関ごとに匿名加工した情報を本人の承諾なしに利用する「オプトアウト」の世界が並存する。これが医学研究や医薬品開発に利用しにくい、病院ごとの匿名加工では複数の医療機関にまたがって1人の患者の病歴を追跡できないなどとし、この「代理機関」が構想されており、「医療情報の"ハブ"」と位置づけている。
健康・医療戦略室の藤本康二次長は、「代理機関」の活動開始は「医療等ID」(医療・健康介護分野での患者の識別ID)導入にあわせ2018年度が目標と、3月の神奈川県主催のセミナーで言及している。
医療等IDは支払基金が発行する。また、社会保険のレセプト情報と全ての特定健診の検査データは支払基金を経由し厚労省に集積されNDB(ナショナル・データベース)となっている。以上を総合すると「代理機関」の機能を、支払基金に役割を担わせるのが合理的な見立てとなる。
現在、医療機関からの患者情報の提供が守秘義務違反に当たらないとする制度的在り方や情報管理の安全確保が論点となっているが、経営基盤の確立・安定化のための収益の確保へ、「代理機関」からの情報提供の「対価」や医療情報の「商品化」も課題となるはずであり、これらも問題である。
◆ 医療等ID、遠隔診療、マイナンバーの健康保険証代用に秘められた思惑
医療等IDは、マイナンバーとは異なる保健医療分野専用の患者の識別符号。被保険者番号と違い転職等でも変動せず、「病歴」が一生涯たどれ、患者情報の地域医療連携で活用でき目的別に患者に複数発行となる。2018年度から段階的に、2020年度から本格運用となる。この医療等IDはマイナンバーのインフラを活用するが、現在この実運用に特化した「医療等分野専用ネットワーク」の構築が開発段階途中である。
これに先立ち2017年7月よりマイナンバーカード(「個人番号カード」)に健康保険証の機能を持たせ、医療機関がオンラインで保険資格を確認する仕組みとなる。ICチップつきマイナンバーカードは、2019年度末で健康保険証の枚数と同じ8,700万枚の発行を予定している。マイナンバーカードのICチップには公的個人認証アプリ「電子証明書」を格納しており、身分証明書の「国民ID」となる。電子証明書はスマホとの一体化や、指紋や虹彩との対応づけが検討され、救急搬送患者の治療での医療情報活用まで射程に入っている。日常生活で身近な医療への利便性を「梃」に、マイナンバーカードの普及を促進する企図が横たわっている。
最近話題の「遠隔診療」は、離島や僻地の「遠隔地」の診療に限定していない。スマホを使った多忙なサラリーマンの診察・健康相談も該当し、既に「ポケットドクター」などの医療サービスが現実に始まっている。2018年の診療報酬改定で対面診療と同体系とし後押しする方針と報道されている。今春、電子処方箋は解禁され医師と薬剤師が「保健医療福祉分野の公開鍵基盤(HPKI)」を利用し電子署名をすることを条件に可能となる等、医療情報環境も変化を見せている。医療等ID、国民IDを通じた医療情報集積の進展は要注意である。
◆ 次世代医療情報基盤の中核となる代理機関 集積予定のカルテ情報の黙示的同意での利用の危惧も
10月19日、「保健医療分野におけるICT活用推進懇談会」は、「次世代型保健医療システム」の構築を提言した。これは医療等IDを基盤とした、医療機関や保険者の保有する健常時から疾病介護段階迄の保健医療データの統合、集積データの分析や匿名加工、AIでの解析によるリアルタイムの診療支援を内容とする。
この懇談会の座長を務めた国立社会保障・人口問題研究所の森田朗所長は11月22日横浜市で講演し、情報連携に医療等IDではなくマイナンバーを用いる方が制度の複雑化を回避し制度構築の費用は節約できると示した。が、セキュリティーの点から、機微性の高い医療等はドイツなどのセパレートモデルにならい分野別の識別符号「医療等ID」と落着した経緯を全く無にしている。マイナンバーに執着し皮算用を弾いている勢力は、マイナンバーそのものへ横浜はじめ全国8地裁で違憲訴訟がおき裁判中であることを踏まえるべきである。
政府はこれまで「次世代医療ICT基盤」とし、先述の「代理機関」とマイナポータル(2017年7月運用)を活用した「PHR」(Personal Health Records:個人が生涯にわたり自分自身に関する医療・健康情報を収集・保存し活用できる仕組み)を主とするプラットホームを構想してきており、この10月に提言された「次世代型保健医療システム」は、それそのものである。この中核が「代理機関」となる。
これらの仕組みを構築する上で、医療情報、個人情報の扱いが隘路となる。昨年、個人情報保護法が改定され、「匿名加工情報」の企業の利活用を可能とする一方、「病歴」を含む個人情報は「要配慮個人情報」と定義し、個人同意での取得を「原則」義務化し、オプトアウトを禁じている。オプトアウトとはホームページや院内掲示で個人情報の二次利用をうたえば黙示的に同意とみなす方法であり、個人が利用停止の拒否権を行使することを担保し、二次利用を可能とするものである。
しかしこれに関し、厚労・文科・経産の三省合同の「医学研究等における個人情報の取り扱いに関する合同会議」で厚労省は、カルテ情報など人体由来ではない患者情報の新規取得は、「必ずしもIC(インフォームド・コンセント)を要しない」とし、「要配慮個人情報」でありながら、事実上、従来のオプトアウトで対応可能としている。
これに重ね、超短時間の国会審議で、「官民データ活用推進基本法」が本日、成立した。これは、企業や公的機関が保有する個人情報の「活用ルールの原則」を法定化したもので、個人情報の「IoT(モノのインターネット)」などへの活用や、官民のビッグデータの規格整備や互換性確保などの基盤整備や誰でも自由に使えるオープンデータ化を図ることを内容としている。
現段階では、政府の構想する「代理機関」は法的なクリアしておらず、法改定が必要となるとされているが、様々な布石が着実に打たれている。
われわれは改めて、審査の全国統一、医師の裁量権の否定、医療情報の二次利用の合法化に反対する。
2016年12月7日
* IT戦略本部 第5回 情報通信技術(IT)の利活用に関する制度整備検討会(2015.12.1)資料より