神奈川県保険医協会とは
開業医を中心とする保険医の生活と権利を守り、
国民の健康と医療の向上を目指す
TOP > 神奈川県保険医協会とは > 私たちの考え > 2016/8/9 政策部長談話 「地域包括ケアを破綻させる論拠不在の経団連の主張に反論する 75歳以上高齢者の2割負担と外来負担上限の撤廃に反対する
2016/8/9 政策部長談話 「地域包括ケアを破綻させる論拠不在の経団連の主張に反論する 75歳以上高齢者の2割負担と外来負担上限の撤廃に反対する
地域包括ケアを破綻させる論拠不在の経団連の主張に反論する
75歳以上高齢者の2割負担と外来負担上限の撤廃に反対する
神奈川県保険医協会
政策部長 桑島 政臣
社会保障審議会医療保険部会は7月14日、高齢者の患者負担を議論。75歳以上の後期高齢者への2割負担導入(現在は1割負担)、70歳以上の高齢者の高額療養費制度(=患者負担の上限)の外来特例撤廃の主張が、経団連からの委員により、導入根拠も示されず主張された。席上、低所得者への配慮など慎重論も出されているが、次年度の制度改定、次期通常国会への法案提出が既に想定されている。われわれは、国民医療を守るため導入に反対するとともに、治療を阻害する患者負担の解消へと方向転換することを強く求める。
◆事実無根、外来特例で頻回受診は起きていないし、兆しもない
医療保険部会では経団連で医療・介護改革部会長を務める望月篤委員(大和証券常務執行役員)は、70歳以上の高額療養費制度(患者負担上限)が外来特例により70歳未満と異なり、外来負担が低く抑えられているため、"頻回受診を招く懸念もある"とし外来特例の廃止が妥当と主張。また75歳以上の後期高齢者の患者2割負担の導入について、「引き上げは避けられない」と、いずれも何ら根拠提示もなく、議論を先導した。
外来特例とは、老人保健制度(現:後期高齢者医療制度)で対象年齢を75歳以上と引き上げ定率1割負担とした際に設けられたものである。それまでの対象年齢だった70歳以上に対し外来負担の上限を8,000円(住民税非課税、ほかに一般:12,000円、現役並み所得:44,400円)としたものである。経団連の望月氏はこれを頻回受診と結びつけ槍玉に挙げたのだが、全くの事実無根である。
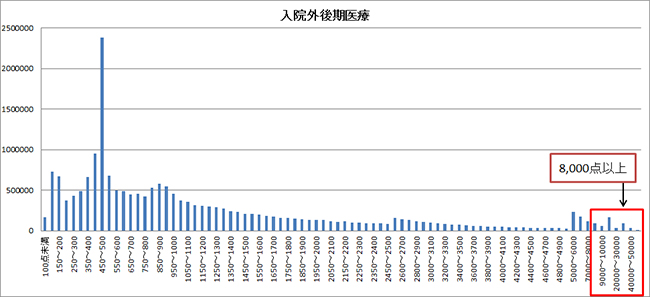
データが如実に物語る。後期高齢者医療制度の被保険者の年金収入を見ると、基礎年金の満額水準(約80万円)以下が4割を占めているが、住民税非課税となる水準155万円以下は1,100万人で全体の7割に及ぶ(『平成27年度後期高齢者医療制度被保険者実態調査報告』)。これらの多くの高齢者が外来特例、すなわち患者負担の上限は8,000円となる。後期高齢者医療は患者1割負担であり、医療費で8万円(レセプトで8,000点)が分岐点となるが、実際8,000点を超えるレセプトは全体の2.4%しか存在していない[*1] 。つまり、外来特例により8,000円を超えても負担がないことを理由にした頻回受診は誘発されていない。後期高齢者患者と一般患者を比べても、ひと月の受診日数は各々1.86日と1.49日と大差がなく[*1] 、複数疾病を抱える後期高齢者の身体特性を勘案すれば問題にされる水準ではない。外来受療率をみても1996年以降、患者負担増の制度改定で大幅な下落をみせたままであり、1980年代水準はおろか70年代水準にもない[*2] 。
しかも、高額な医療費は、診療報酬点数の設定や構成から、その殆どは「在宅医療」に関するものであり、この外来特例により経済的に「救済」されている。これを撤廃することは、「治し・支える医療」への転換と「居宅生活での限界点を高める」(二木立・日本福祉大学学長)ための国策、「地域医療包括ケアシステム」の構築に水を差し、破綻の引き金となる。
◆まやかしの「世代間公平」に照らしても、不公平な患者2割負担引き上げ
後期高齢者への2割負担導入も同様の帰結となるが、患者負担が2倍化し、より影響は深刻となる。一人当たりの平均収入に対する年間の自己負担額の割合は現在、後期高齢者は4.3%であり、65歳未満の1.4%より3倍も重い[*3] 。患者負担1割の世代が、患者負担3割の世代より、過重感が強い状況にある。これを2割負担とすると、単純計算でその割合は8.6%と極端に重くなる。
俗論の「世代間の公平」論に、我々は与しないが、これに照らしても「公平」とは到底言えない。そもそもこの俗論は、個々の一生涯に経る年代ごとの給付のあり方という点を無視し、通過点・年代で輪切りにし、世代間分断を煽る、詐術である。
70歳未満と後期高齢者等との高額療養費の基準を統一することも出されている。70歳以上の住民税非課税の場合、患者負担上限が24,600円から35,400円へと1万円強引き上がることになる。しかし、現在、高額療養費の1件当たり支給額(患者負担への「補填」)は、75歳以上は16,832円にすぎず、それ未満の1件当たり支給額76,894円の1/5程度である。上限額を超える医療費部分は、高齢者では本当は少ないのである。
つまりは、先に見たように患者負担が過重な下で、高額療養費の基準統一がなされると、高齢者の患者負担を軽減、救済する仕組みは、ほとんど実効をなさなくなる[*3] 。
よく問題にされる重複受診、複数科受診だが、実は、「同一疾病」で複数の医療機関を受診する「重複受診」は、高齢者患者の2%に過ぎない[*2] 。また、複数医療機関の後期高齢者の受診は3カ所以上は1割に過ぎず、2カ所が24%となっており[*2] 、「異なる疾病」での複数診療科、複数医療機関を考えれば、妥当な数字である。実際、後期高齢者の64%は2種類以上の慢性疾患を保有し治療している[*3] 。
根拠提示のない、社会的に流布された言説を「常識」、「通念」とした議論は厳に慎むべきである。
◆経団連の社会保険部会の委員? 不可欠なのは患者目線の議論 財界視点は不要
医療保険部会には、保険者側の委員が複数名存在する。しかし、2001年より、なぜか経団連が、2011年からは日本商工会議所もと財界から委員が就いている。患者代表や難病団体、非正規・中小企業労働者の代表など、医療保険制度、健康保険制度に密接に関係する立場のものは委員から除外されている。
病気治療の際、交通費や病衣、タオル代、洗濯代など、治療費の他にも諸費用が意外と嵩むのが、実社会である。財界代表の視点や牽強付会ではない、患者目線での議論が不可欠である。
そもそも、医療保険、健康保険制度は、疾病・負傷の治療を保障するために、経済的障壁を解消する制度である。治療へのアクセスが制度的に開放され、医療そのものの現物給付を原則としている。
そのフリーアクセスを阻害し、受診行動のハードルを高く敷く、後期高齢者2割負担導入や高額療養費の特例の撤廃などは、この制度趣旨に完全に逆行している。これでは「治し・支える」医療は破綻する。
高齢者は、加齢により高血圧、糖尿病、心疾患、関節症、白内障など疾病を多く抱えがちであり、後期高齢者の86%は外来で慢性疾患の治療を行っている[*3] 。
この現実を無視した、後期高齢者の患者2割負担導入、70歳以上の高額療養費の外来特例撤廃と制度の負担上限の引き上げに我々は強く反対する。制度本旨に立ち戻り、患者負担解消の方向に舵を切るべきだ。
2016年8月9日
(注釈)
[*1] 『平成27年社会医療診療行為別統計』 第32表 医科診療(入院外-3 後期医療)
[*2] 中医協H27.4.8資料
[*3] 「医療保険部会」H28.7.14資料
H27 社会医療診療行為別統計より作成 *後期高齢者の8,000点以上のレセプトは2.4%
地域包括ケアを破綻させる論拠不在の経団連の主張に反論する
75歳以上高齢者の2割負担と外来負担上限の撤廃に反対する
神奈川県保険医協会
政策部長 桑島 政臣
社会保障審議会医療保険部会は7月14日、高齢者の患者負担を議論。75歳以上の後期高齢者への2割負担導入(現在は1割負担)、70歳以上の高齢者の高額療養費制度(=患者負担の上限)の外来特例撤廃の主張が、経団連からの委員により、導入根拠も示されず主張された。席上、低所得者への配慮など慎重論も出されているが、次年度の制度改定、次期通常国会への法案提出が既に想定されている。われわれは、国民医療を守るため導入に反対するとともに、治療を阻害する患者負担の解消へと方向転換することを強く求める。
◆事実無根、外来特例で頻回受診は起きていないし、兆しもない
医療保険部会では経団連で医療・介護改革部会長を務める望月篤委員(大和証券常務執行役員)は、70歳以上の高額療養費制度(患者負担上限)が外来特例により70歳未満と異なり、外来負担が低く抑えられているため、"頻回受診を招く懸念もある"とし外来特例の廃止が妥当と主張。また75歳以上の後期高齢者の患者2割負担の導入について、「引き上げは避けられない」と、いずれも何ら根拠提示もなく、議論を先導した。
外来特例とは、老人保健制度(現:後期高齢者医療制度)で対象年齢を75歳以上と引き上げ定率1割負担とした際に設けられたものである。それまでの対象年齢だった70歳以上に対し外来負担の上限を8,000円(住民税非課税、ほかに一般:12,000円、現役並み所得:44,400円)としたものである。経団連の望月氏はこれを頻回受診と結びつけ槍玉に挙げたのだが、全くの事実無根である。
データが如実に物語る。後期高齢者医療制度の被保険者の年金収入を見ると、基礎年金の満額水準(約80万円)以下が4割を占めているが、住民税非課税となる水準155万円以下は1,100万人で全体の7割に及ぶ(『平成27年度後期高齢者医療制度被保険者実態調査報告』)。これらの多くの高齢者が外来特例、すなわち患者負担の上限は8,000円となる。後期高齢者医療は患者1割負担であり、医療費で8万円(レセプトで8,000点)が分岐点となるが、実際8,000点を超えるレセプトは全体の2.4%しか存在していない[*1] 。つまり、外来特例により8,000円を超えても負担がないことを理由にした頻回受診は誘発されていない。後期高齢者患者と一般患者を比べても、ひと月の受診日数は各々1.86日と1.49日と大差がなく[*1] 、複数疾病を抱える後期高齢者の身体特性を勘案すれば問題にされる水準ではない。外来受療率をみても1996年以降、患者負担増の制度改定で大幅な下落をみせたままであり、1980年代水準はおろか70年代水準にもない[*2] 。
しかも、高額な医療費は、診療報酬点数の設定や構成から、その殆どは「在宅医療」に関するものであり、この外来特例により経済的に「救済」されている。これを撤廃することは、「治し・支える医療」への転換と「居宅生活での限界点を高める」(二木立・日本福祉大学学長)ための国策、「地域医療包括ケアシステム」の構築に水を差し、破綻の引き金となる。
◆まやかしの「世代間公平」に照らしても、不公平な患者2割負担引き上げ
後期高齢者への2割負担導入も同様の帰結となるが、患者負担が2倍化し、より影響は深刻となる。一人当たりの平均収入に対する年間の自己負担額の割合は現在、後期高齢者は4.3%であり、65歳未満の1.4%より3倍も重い[*3] 。患者負担1割の世代が、患者負担3割の世代より、過重感が強い状況にある。これを2割負担とすると、単純計算でその割合は8.6%と極端に重くなる。
俗論の「世代間の公平」論に、我々は与しないが、これに照らしても「公平」とは到底言えない。そもそもこの俗論は、個々の一生涯に経る年代ごとの給付のあり方という点を無視し、通過点・年代で輪切りにし、世代間分断を煽る、詐術である。
70歳未満と後期高齢者等との高額療養費の基準を統一することも出されている。70歳以上の住民税非課税の場合、患者負担上限が24,600円から35,400円へと1万円強引き上がることになる。しかし、現在、高額療養費の1件当たり支給額(患者負担への「補填」)は、75歳以上は16,832円にすぎず、それ未満の1件当たり支給額76,894円の1/5程度である。上限額を超える医療費部分は、高齢者では本当は少ないのである。
つまりは、先に見たように患者負担が過重な下で、高額療養費の基準統一がなされると、高齢者の患者負担を軽減、救済する仕組みは、ほとんど実効をなさなくなる[*3] 。
よく問題にされる重複受診、複数科受診だが、実は、「同一疾病」で複数の医療機関を受診する「重複受診」は、高齢者患者の2%に過ぎない[*2] 。また、複数医療機関の後期高齢者の受診は3カ所以上は1割に過ぎず、2カ所が24%となっており[*2] 、「異なる疾病」での複数診療科、複数医療機関を考えれば、妥当な数字である。実際、後期高齢者の64%は2種類以上の慢性疾患を保有し治療している[*3] 。
根拠提示のない、社会的に流布された言説を「常識」、「通念」とした議論は厳に慎むべきである。
◆経団連の社会保険部会の委員? 不可欠なのは患者目線の議論 財界視点は不要
医療保険部会には、保険者側の委員が複数名存在する。しかし、2001年より、なぜか経団連が、2011年からは日本商工会議所もと財界から委員が就いている。患者代表や難病団体、非正規・中小企業労働者の代表など、医療保険制度、健康保険制度に密接に関係する立場のものは委員から除外されている。
病気治療の際、交通費や病衣、タオル代、洗濯代など、治療費の他にも諸費用が意外と嵩むのが、実社会である。財界代表の視点や牽強付会ではない、患者目線での議論が不可欠である。
そもそも、医療保険、健康保険制度は、疾病・負傷の治療を保障するために、経済的障壁を解消する制度である。治療へのアクセスが制度的に開放され、医療そのものの現物給付を原則としている。
そのフリーアクセスを阻害し、受診行動のハードルを高く敷く、後期高齢者2割負担導入や高額療養費の特例の撤廃などは、この制度趣旨に完全に逆行している。これでは「治し・支える」医療は破綻する。
高齢者は、加齢により高血圧、糖尿病、心疾患、関節症、白内障など疾病を多く抱えがちであり、後期高齢者の86%は外来で慢性疾患の治療を行っている[*3] 。
この現実を無視した、後期高齢者の患者2割負担導入、70歳以上の高額療養費の外来特例撤廃と制度の負担上限の引き上げに我々は強く反対する。制度本旨に立ち戻り、患者負担解消の方向に舵を切るべきだ。
2016年8月9日
(注釈)
[*1] 『平成27年社会医療診療行為別統計』 第32表 医科診療(入院外-3 後期医療)
[*2] 中医協H27.4.8資料
[*3] 「医療保険部会」H28.7.14資料
H27 社会医療診療行為別統計より作成 *後期高齢者の8,000点以上のレセプトは2.4%


